Humant papillomavirus
Humant papillomavirus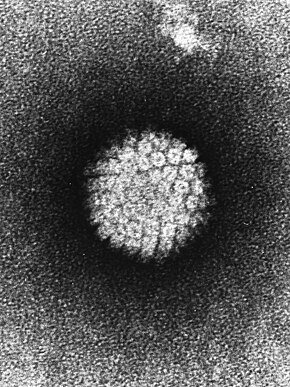 Humant papillomavirus under et elektronmikroskop .
Humant papillomavirus under et elektronmikroskop .
| Type | Virus |
|---|---|
| Gruppe | Gruppe I |
| Familie | papillomaviridae |
| Snill | Papillomavirus |
Typer:
- PVH-1, 2, 4, 7
- PVH-11
- PVH-31, 33, 35, 51, 52, 58
-
PVH-16, 18, 45, 46
- ufullstendig forfatter - , dato som skal spesifiseres
Det humane papillomavirus ( HPV ) eller humant papillomavirus ( HPV , engelsk humant papillomavirus , HPV ) er et DNA-virus av familien Papillomaviridae . Vi kjenner til 200 forskjellige genotyper ; noen overføres gjennom hudkontakt og infiserer huden, andre potensielt farligere overføres seksuelt .
De mest synlige kliniske manifestasjonene av seksuell forurensning er condylomata acuminata (også kjent som " kjønnsvorter ", "kjønnsadenoider" eller "hanerygger"), allerede beskrevet av Hippokrates . De skyldes hovedsakelig HPV 6 og 11. Denne infeksjonen forsvinner spontant i 90% av tilfellene, men kan dukke opp gjennom hele livet når personen er smittet. Hos mennesker som viruset fremdeles er tilstede for to år etter infeksjon, utvikler denne infeksjonen, når det skyldes visse genotyper (spesielt HPV 16, 18, 31, 33 og 35), til livmorhalskreft. Livmor i 5% av tilfellene. Denne oppdagelsen tjent Harald zur Hausen den Nobelprisen i fysiologi eller medisin i 2008 , da det ble funnet at ca 25% av papillomavirus kreft oppstå hos menn (spesielt i ØNH sfære, av anus og penis).
Kondomet forhindrer ikke all forurensning (spesielt ØNH), vaksinasjon, den eneste effektive profylaksen , retter seg ikke mot alle virusstammene og er ineffektiv på mennesker som allerede er smittet. Den screening for livmorhalskreft , sammen med en behandling for forstadier eller kreftceller, er en effektiv måte for å redusere risikoen når infeksjonen sammentrukket. Sistnevnte kan være tilbakevendende gjennom hele livet til den smittede personen. Regelmessig screening utstryk er viktig i tillegg til vaksiner . På plass siden 2005 , har den forebyggende vaksinasjonen av ungdomsjenter mot denne typen virus til formål å redusere forekomsten av denne kreften. I Frankrike anbefales vaksinering mellom 11 og 14 år, mens WHO anbefaler det mellom 9 og 13 år, men det å ta igjen kan finne sted opp til 19 år. Siden 2019 har WHO anbefalt vaksinen til unge menn i samme alder som unge kvinner, mellom 11 og 14 år med innhenting opp til 19 år.
Humant papillomavirusinfeksjon kan også være en forløper for de fleste anogenitale kreftformer, så vel som kreft i orofarynx og muligens i munnhulen og strupehodet, og bidrar til rundt 600 000 kreftformer per år over hele verden og 250 000 for tidlige dødsfall. I Frankrike skyldes mer enn 6000 nye tilfeller av kreft papillomavirus, hos kvinner (livmorhals, vulva, skjede, anus og ØNH-sfære) i 3/4 av tilfellene, men hos menn i 1/4 av tilfellene (ØNH, anus, penis ).
Historie
Rundt 1925 , Georgios Papanicolaou beskrevet avvik i form, størrelse og kjernen i livmorhalsen knyttet til livmorhalskreft, men funnet ble ikke ansett i medisin før tjue år senere. Denne cytologiske screening hadde en gjennomsnittlig følsomhet (50%) . Hans oppdagelse var bærebjelken i screening av livmorhalskreft i flere tiår.
På slutten av XX th århundre, Harald zur Hause funnet årsaken til disse endringene, vedvarende infeksjon med HPV. Utseendet på begynnelsen av 2000-tallet av en mye mer sensitiv virologisk diagnose som ble stilt på den samme endocervikale prøven som den som ble brukt til cytologisk utstryking, har betydd at virologisk diagnose nå er den eneste som brukes i mange land. Prøven for denne testen kan tas av kvinnen selv.
Forebygging av HPV-infeksjon ble gjort mulig i 2006 gjennom vaksinasjon.
Humane papillomavirus (HPV)
De er små DNA-virus som infiserer epitel . De er spesielt motstandsdyktige i det ytre miljøet (kalde, organiske løsningsmidler, vaskemidler). Genomet består av 8000 basepar. Den virionet er ikke-omhyllet, det kapsid er cubically symmetrisk, bestående av 72 capsomers med en tyveflatede struktur , 55 nm i diameter; den har dobbeltstrenget , sirkulært , lukket DNA som replikerer i cellekjernen.
Papillomavirus er svært spesifikk for vertsarten. Dette viruset multipliserer utelukkende i keratocytter , en celletype som bare er tilstede i celler av ikke-keratinisert plateepitel , slik som cervikal eller vaginal epitel, og keratinisert plateepitel som epidermis . Nedsatt keratinproduksjon er en markør for karsinogenese. Det formerer seg ikke i cellekultur.
Menneskelige papillomavirus tilhører hovedsakelig slekten α-Papillomavirus . Det er mer enn 200 genotyper . 120 er identifisert og sekvensert. De har smal vertspesifisitet (artsspesifikk), samt vevsspesifisitet.
De betegnes av et økende antall (HPV 1, HPV 2, etc.), gitt i henhold til den kronologiske rekkefølgen av oppdagelsen.
HPV-virus 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 er bevist onkogene virus. Type 16 forårsaker omtrent 50% av livmorhalskreft over hele verden, og type 16 og 18 utgjør tilsammen rundt 70% av livmorhalskreft. Visse typer av HPV er bevist onkogener, som ble oppdaget og opptjent Harald zur Hausen på 2008 Nobelprisen i fysiologi eller medisin .
Den genomet av genital virus koder for åtte gener (og like mange proteiner).
Dette viruset er spesielt motstandsdyktig, det kan motstå mer enn en uke. På operasjonssaler gjøres operasjoner for kirurgisk fjerning av kondylomatøse hudlesjoner alltid sist.
Virusepidemiologi og smitte
Med rundt 4500 nye tilfeller av kreft per år i Frankrike (livmorhals, vulva, skjede, anus og orofarynx), er kvinner mest rammet av kreft forårsaket av forskjellige stammer av papillomavirus, men HPV-infeksjoner gjelder også kvinner. Menn med rundt 1750 nye tilfeller av HPV-indusert kreft hvert år i Frankrike hos menn (anus, penis og oftere orofarynx) med særlig høy risiko for infeksjon hos menn som har sex med menn.
Humane kutane papillomavirus er ofte tilstede på normal hud hos friske forsøkspersoner. Vi snakker om asymptomatiske hudinfeksjoner, som dukker opp veldig tidlig i barndommen. De fleste papillomavirusinfeksjoner er latente eller forbigående. Lesjonene indusert av disse virusene løser seg spontant mesteparten av tiden. Imidlertid har virusets kreftfremkallende karakter blitt demonstrert av virusets evne til å integrere seg i genomet til cellen for å produsere proteiner som inaktiverer proteiner (P53, RB) produsert av tumorundertrykkelsesgenene. Over 50% av HPV-infeksjoner forsvinner i løpet av seks til 12 måneder, og 80% blir kurert innen fem år.
Viruset overføres ved direkte kontakt med en forurenset hud eller slimhinne, gjennom munnen, selvinokulering (overføring av vanlige vorter favoriseres ved riper) og ved indirekte kontakt (gjenstander, forurensede overflater, lokaler - dusjer, hammam, etc.) toalettseter, svømmebassenger, etc. - fremmer spredning av plantarvorter); smitte er seksuelt i tilfelle av anogenitale vorter ; laryngeal papilloma overføres fra mor til barn når den passerer gjennom fødselskanalen.
Overføring kan også skje via en endovaginal ultralydsonde. Det skal brukes et probeskjold, ikke kondom.
Perinatal overføring av symptomatisk infeksjon ser ut til å være sjelden. Når det skjer, er infeksjonen assosiert med kjønnsskader og skade på stemmebåndene. Lengden på inkubasjonsperioden er ukjent. Vanligvis blir perinatal overføring klinisk tydelig i løpet av de to første leveårene.
Kjønnsinfeksjoner
Kjønnsinfeksjoner har vært mest studert. HPV er den viktigste årsaken til seksuelt overførbare infeksjoner (STI) i USA . Selv om prevalensen er høy (nesten 25% av den pubescent kvinnelige befolkningen), er det spesielt viktig hos unge kvinner under 20 år:
- mer enn halvparten av lav grad lesjoner regres spontant i løpet av få år, 10% utvikler seg til høy grad lesjoner;
- omtrent en tredjedel av høygradige lesjoner forsvinner spontant, 5% utvikler seg til kreft.
Det anses således at flertallet av seksuelt aktive mennesker har hatt minst en papillomavirusinfeksjon med høyt kreftfremkallende potensial i løpet av livet, spesielt de første årene av seksuell liv.
Viruset overføres ved direkte kontakt med en forurenset hud eller slimhinne, gjennom munnen, selvinokulering (overføring av vanlige vorter favoriseres ved riper) og ved indirekte kontakt (gjenstander, forurensede overflater, lokaler - dusjer, hammam, etc.) toalettseter, svømmebassenger, etc. - fremmer spredning av plantarvorter); smitte er seksuelt i tilfelle av anogenitale vorter ; laryngeal papilloma overføres fra mor til barn når den passerer gjennom fødselskanalen.
Mellom 1% og 2% av infiserte menn og kvinner vil ha klinisk synlige eksofytiske vorter.
Den Inkubasjonstiden er ca to til tre år for exophytic condyloma, eksepsjonelt opp til 4 år etter risikabelt samleie.
Klinisk synlige eksofytiske lesjoner er sjelden forbundet med kreft: bare visse genotyper av HPV er assosiert med kreft i livmorhalsen, vulva, penis og anorektal kreft. Den DNA av visse HPV-serotyper er antatt å være til stede i minst 80-90% av dysplastiske livmorhalskreft (intraepitel cervical neoplasier) og servikal kreft (HPV 16, 18, 31, 33 eller 35). Genotypene (HPV 6 og 11) som oftest forårsaker eksofytisk kondylomat, har ikke vært assosiert med disse kreftformene.
Pasienter med HIV-infeksjon har ofte omfattende anogenitale vorter som reagerer dårlig på behandlingen.
Komplikasjoner: kreft direkte eller hovedsakelig knyttet til HPV
5% av kreft er relatert til infeksjon med dette viruset
Seks krefttyper er direkte knyttet til HPV: livmorhals, skjede, vulva, penis, hals, anal. I USA blir det hvert år funnet omtrent 44 000 nye tilfeller av kreft i deler av kroppen der det humane papillomavirus (HPV) ofte finnes. HPV forårsaker omtrent 34800 av disse kreftformene.
Molekylær mekanisme for onkogeneseHovedårsaken til at HPV forstyrrer vertsgenet er fordi det replikerer og overlever i vertsvevet ved å utnytte maskinene i vertscellesyklusen. HPV-infeksjon og integrering av HPV-genomet i vertskromosomet i cervikale epitelceller er viktige tidlige hendelser i den neoplastiske progresjonen av cervikale lesjoner. Virale onkoproteiner, hovedsakelig E6 og E7 , er ansvarlige for de tidlige endringene i epitelceller. Virusproteiner inaktiverer to store tumorundertrykkende proteiner, p53 og retinoblastomprotein (pRb). Inaktivering av disse vertsproteinene forstyrrer både DNA-reparasjonsmekanismer og apoptose , noe som resulterer i rask celleproliferasjon. Flere gener involvert i DNA-reparasjon, celleproliferasjon, vekstfaktoraktivitet, angiogenese , samt mitogenesegener blir høyt uttrykt i cervikal intraepitelial neoplasi og kreft. Denne genomiske ustabiliteten stimulerer progresjon til invasivt karsinom.
Aktivering av p53 aktiverer normalt den cyklinavhengige kinaseinhibitoren (p21) for å tvinge cellene til å forbli i G1- avstenging . Imidlertid, ved infeksjon med HPV, nedbrytes E6 p53, noe som får celler til å gå inn i S-fasen i cellesyklusen. Samtidig binder onkoproteinet E7 seg til retinoblastomproteinet (pRb). Binding av E7 til pRb får den til å frigjøre E2F, en transkripsjonsfaktor som aktiverer syklinavhengig kinase (CDK). Dette resulterer i tap av cellesykluskontroll, slik at celler kan komme inn i S (replikasjon) -fasen av cellesyklusen. Infiserte celler skiller seg ut og formerer seg med høy risiko for å utvikle dysplastiske celler.
LivmorhalskreftTilstedeværelsen av en onkogen HPV påvises i nesten 100% av karsinomer in situ , en ikke-invasiv form.
Den onkogene HPV-infeksjonen er fullstendig asymptomatisk, men det vil ta lang tid å helbrede spontant. Hos 90% av de smittede kvinnene tar det to år før viruset blir uoppdagelig. Det er blant de 10% av kvinnene hvis virus fremdeles kan påvises etter to år som vil utvikle, veldig sakte, for noen av dem livmorhalskreft etter en prosess på flere år. Tiden mellom infeksjon med en onkogen HPV og utbruddet av invasiv livmorhalskreft er ti til tretti år.
Tilstedeværelsen av en onkogen HPV-infeksjon er viktig for å utvikle livmorhalskreft, men er ikke tilstrekkelig alene. Utviklingen av livmorhalskreft krever tilknyttede faktorer.
Utviklingen av livmorhalskreft er oftest et resultat av en prosess som varer 10–15 år og i fire trinn:
- innledende produktiv infeksjon med et onkogent virus;
- vedvarende infeksjon (onkogent virus som fortsatt kan påvises etter to år);
- transformerende infeksjon eller pre-kreft;
- invasiv kreft.
Hver infeksjonsfase tilsvarer endringer i arkitekturen til dette epitelet (dysplasi):
- mer enn halvparten av dysplasi av lav grad forsvinner spontant i løpet av få år, 10% utvikler seg til høyverdig dysplasi;
- omtrent en tredjedel av høyverdig dysplasi forsvinner spontant, med 5% utvikler seg til kreft.
Det anses således at flertallet av seksuelt aktive mennesker har hatt minst en papillomavirusinfeksjon med høyt kreftfremkallende potensial i løpet av livet, spesielt de første årene av seksuell liv.
Vaginal kreftI Storbritannia er 75% av tilfellene med vaginal kreft forårsaket av HPV-infeksjon.
En case-control studie viste at risikoen for vaginal kreft er fem ganger høyere hos kvinner med anti-HPV 16 antistoffer enn hos de uten. HPV 16 er tilstede i 59% av vaginale kreftformer, viser en tverrsnittsstudie.
Vulvar kreftI Storbritannia er 69% av tilfellene med vulvarkreft forårsaket av HPV-infeksjon. 5% av vulvarkrefttilfellene i Europa er positive for HPV, viser en metaanalyse. 81% av vulvar intraepitelial neoplasia (VIN) tilfeller i Europa er positive for HPV.
HPV type 16 er den vanligste typen i vulvarkreft over hele verden (32%), etterfulgt av HPV type 33 (5%) og 18 (4%). Vulvarkreft tilfeller er mer sannsynlig å teste positive for HPV hos yngre kvinner
En kohortestudie viste at risikoen for vulvarkreft er høyere hos kvinner med kjønnsvorter enn hos kvinner uten. Dette er sannsynligvis på grunn av samtidig infeksjon med høyrisiko typer HPV (kjønnsvorter er forårsaket av lavrisiko typer HPV)
Anal kanalkreftBåde menn og kvinner med HPV har økt risiko for å utvikle analkreft. Omtrent 90 av 100 tilfeller av analkreft er knyttet til HPV-infeksjon.
Risikoen for analkreft kan være høyere hos personer som deltar i analsex-oppførsel. Som et resultat er risikoen for analkreft høyere hos menn som har sex med menn, sammenlignet med andre menn.
Kreft i penisHPV finnes i 60% av peniskreft , hovedsakelig HPV 16 og 18. De andre risikofaktorene er et svekket immunforsvar , visse behandlinger for psoriasis , fravær av omskjæring . Mer enn fraværet av omskjæring, er det fraværet av grunnleggende hygiene og tobakk som er risikofaktorer.
StrupekreftDet har vært en markant økning siden 1970-tallet i forekomsten av oropharyngeal plateepitelkarsinom til tross for en reduksjon i alkohol- og tobakkforgiftning. Denne økningen er relatert til induserte HPV-kreftformer (KOHPV) og gjelder kreft i mandelrommet og munnhulen. HPV-indusert orofaryngeal kreft har en annen klinisk presentasjon enn ØNH kreft knyttet til alkohol og tobakk:
| Klinisk karakteristikk av HPV-relatert halskreft |
|---|
| Yngre alder av utbruddet ( 35-45 år ) |
| Primær svulst vanligvis mindre uten klinisk tegn |
| Cervikale lymfeknuter er oftere tilstede, avslørende og noen ganger store |
| Høyere sosioøkonomisk nivå |
| God allmenntilstand og få komorbiditeter |
| Kreft generelt knyttet til seksuell praksis |
Effekten av vaksinen mot orale infeksjoner knyttet til KOHPV er demonstrert av: hos 2627 pasienter i alderen 18 til 33 år reduserte tetravalent vaksinasjon oral HPV-infeksjoner med 88,2%; hos personer i alderen 17 til 45 år viser søket etter anti-HPV 16 og 18 antistoffer i spytt før og syv måneder etter vaksinasjon serokonversjon i alle tilfeller; etter den australske vaksinasjonskampanjen, var forekomsten av en lammende ØNH-sykdom veldig vanskelig å behandle: juvenil larynx papillomatose redusert fra 2012 til 2016 fra 0,16 til 0,022 / 100.000.
Det er ingen sekundær forebygging for denne typen kreft.
Antall krefttilfeller som kan tilskrives HPV per år i USADenne tabellen fra CDC viser at livmorhalskreft bare står for 50% av HPV-kreft indusert hos kvinner i USA.
Oropharyngeal cancer er den vanligste HPV-induserte kreften hos mennesker, og står for 80% av HPV-indusert kreft hos mennesker.
| Organ | Gjennomsnittlig antall kreftformer | HPV-frekvens (%) | Gjennomsnittlig antall kreftformer direkte forårsaket av HPV |
|---|---|---|---|
| Livmorhalsen | 12,015 | 91 | 10.900 |
| Vagina | 862 | 75 | 600 |
| Vulva | 4,009 | 69 | 2800 |
| Penis | 1.303 | 63 | 800 |
| Anus | 6,810 | 91 | 6.200 |
| Kvinner | 4,539 | 93 | 4200 |
| Mann | 2,270 | 89 | 2.000 |
| Oropharinx | 19.000 | 70 | 13.500 |
| Kvinner | 3.460 | 63 | 2200 |
| Mann | 15 540 | 72 | 11 300 |
| Total | 43.999 | 79 | 34.800 |
| Kvinner | 24 886 | 83 | 20.700 |
| Mann | 19,113 | 74 | 14 100 |
Andre kreftformer studert
Ondartede svulster i spiserøret er plateepitelkarsinomer; adenokarsinomer utvikler seg i en Barretts spiserør. HPV ser ut til å være sterkt involvert i etiologien til plateepitelkreft i spiserøret ( plateepitelkarsinom , SCC): koilocytter finnes også der.
Den første studien som viser rollen til et papillomavirus i oppstarten av esophageal lesjoner er en dyreforsøk. Highland storfe i Skottland viser ofte esophageal papillomas; eksperimentelt ble papillomatose indusert av bovint papillomavirus 4 (BPV4). Disse dyrene utvikler ofte spiserørskreft, og 96% av dyrene med denne kreften bærer også BPV4-induserte papillomer. Inntak av bregner (som er rike på kreftfremkallende stoffer og immunsuppressiva, f.eks. Azatioprin ) har vist seg å være en faktor i den ondartede transformasjonen av papillomer.
Hos mennesker blir HPV ofte funnet av PCR i SCC (fra 25% til 40% i studier) av type 6, 11, 16, 18 og 30, men oftest av type 16. Når det gjelder godartede lesjoner, er HPV oftere funnet i kutt av CCS fra høyrisiko- eller høyrisiko-land, enn i land fra lavrisiko-land.
Det er for tiden akseptert at HPV bare er en karsinogenesekofaktor med hensyn til plateepitelkarsinomer i spiserøret, og virker i synergi med andre risikofaktorer ( nitrosaminer , mykotoksiner , forbruk av opium, tobakk, etc. alkohol, etc. ).
Kliniske manifestasjoner av papillomavirusinfeksjoner
Manifestasjon i slimhinnene
På nivået av livmorhalsenEn papillomavirusinfeksjon kan være fullstendig asymptomatisk, og kan ikke oppdages før en utstryksscreening ved cytologiske endringer i cellene i det plateepitel i livmorhalsen. Den første fasen eller den første produktive infeksjonen av et onkogent virus eller ikke manifesteres av patognomoniske cellulære endringer som resulterer i en celle som kalles koilocytten . Hvis det utføres cervikal biopsi , kan man finne endringer i livmorhalsepitel kalt CIN I eller lavgradig intraepitelial lesjon. Denne infeksjonen løser seg spontant i 90% av tilfellene, etter lang tid (opptil to år).
Flertallet av kvinnene smittet med viruset har ingen cytologiske avvik.
De såkalte lavgradige histologiske lesjonene (CIN 1) representerer forbigående uttrykk for en produktiv infeksjon som bare sjelden og sakte utvikler seg (± fem år) til en høyverdig histologisk lesjon. Disse lavgradige lesjonene har en betydelig tilbøyelighet til å gå tilbake spontant: ca. 60% forsvant etter 3 år og nesten 90% etter 10 års overvåking. De er veldig vanlige hos unge kvinner.
Hvis menneskekroppen ikke kan bli kvitt viruset (viral clearance), vil viruset forårsake endringer i DNA i cellekjernen, gradvis ledsaget av endringer som påvirker hele cellen. I begynnelsen er disse lesjonene for minimale til å vite om de er relatert til en HPV-infeksjon, og cytologen vil uttrykke tvil med begrepet ASCUS, akronym på engelsk for cellulær endring av ubestemt betydning. Deretter, hvis den malfigiale cellen blir dypt påvirket av viruset, utvides dets kjerne, mister cellen sin langstrakte form for å bli rund, det nukleo-cytoplasmatiske forholdet blir reversert og blir større enn en. Hvis en biopsi utføres, avhengig av dybden av involveringen av det flercellede plateepitelepitel (flere lag av celler), vil patologen snakke om CIN II CIN II + eller CIN III. Alle disse begrepene er gruppert under begrepet høykvalitets intraepitelial lesjon i henhold til den nye Bethesda-klassifiseringen.
Plan kondylomDe keratiniserte lesjonene er litt hevet.
Juvenil larynx papillomatoseSjeldne sykdommer som kan være livstruende på grunn av tilbakevendende natur og respiratorisk beliggenhet. Det vises etter fem år eller forekommer hos unge voksne mellom 20 og 40 år. Det skyldes HPV 6 og 11. Ungdomsformen er sannsynligvis relatert til smitte under fødsel, noe som ikke er tilfelle med voksenformen.
Oral papillomatosis florida Godartede spiserørsvulsterHumant papillomavirus (HPV) finnes også i annet plateepitel, i oropharyngeal slimhinne, men spesielt i esophageal mucosa . HPV blir ofte observert der i godartede eller ondartede lesjoner der det induserer dannelsen av infeksjonens patognomiske celler : koilocyttene . Godartede lesjoner i spiserøret er virale papillomer ( plateepitelceller , SCP).
Involvering av HPV er sterkt mistenkt i lys av eksistensen av en mer eller mindre uttalt koilocytose i disse lesjonene, men beviset er kun levert av PCR i 20% av tilfellene (0% i land med lav risiko for eksempel Finland, større 50% i høyrisiko-land, for eksempel Kina, under en screeningkampanje for spiserørskreft.
Dette antyder at HPV (i hovedsak type 6, 11 og 16), hvis det ikke er tilstrekkelig å indusere dannelsen av papillomer, absolutt har en rolle som en medvirkende faktor i utseendet til disse godartede svulstene. Det ser ut til at svært få papillomer kan utvikle seg til plateepitelkarsinom.
Hud manifestasjon
1% til 2% av infiserte menn og kvinner vil ha klinisk synlige eksofytiske vorter. Inkubasjonstiden er omtrent to til tre år for eksofytiske vorter, unntak opptil fire år etter usikker sex. Klinisk synlige eksofytiske lesjoner er sjelden forbundet med kreft: bare visse genotyper av HPV er assosiert med kreft i livmorhalsen, vulva, penis og anorektal kreft. Den DNA av visse HPV-serotyper er antatt å være til stede i minst 80-90% av dysplastiske livmorhalskreft (intraepitel cervical neoplasier) og servikal kreft (HPV 16, 18, 31, 33 eller 35). Genotypene (HPV 6 og 11) som oftest forårsaker eksofytiske vorter, har ikke vært assosiert med disse kreftformene.
Plantar vorter Vanlige vorter Flate vorter KondylomBegrepet brukes til å referere til kjønnsvorter.
Vekster på huden eller slimhinnene i det anogenitale området er ofte multiple og polymorfe med et eksofytisk utseende som varierer mellom en fingerlignende eller blomkålvekst og en papulær lesjon. Det kan være unntaksvis plassert i den muntlige sonen. Hos menn kan disse vorter utvikle seg på lang sikt til peniskreft .
Tilstedeværelsen av anogenitale vorter hos et barn burde øke muligheten for seksuelt misbruk.
Veruciform epidermodysplasiVerruciform epidermodysplasia (VE) eller Lutz-Lewandowsk syndrom skyldes en genetisk defekt. Sjelden genodermatose under påvirkning av humant papillomavirus fører til utvikling av polymorfe hudlesjoner med høy risiko for hudkreft. I de fleste tilfeller overføres sykdommen på en autosomal recessiv måte . Imidlertid er også sexrelaterte og autosomale dominerende smittemåter rapportert.
En indonesisk fisker, Dede Koswara, fikk kallenavnet "tremannen" på grunn av den spektakulære infeksjonen han utviklet. Hele kroppen hennes ble dekket av vekster som så ut som sopp eller røtter, og fikk huden til å virke som bark. Han ble operert i 2008, med sikte på å gjenvinne et normalt utseende og liv. Han døde den30. januar 2016 (ikke relatert til denne sykdommen).
Kjempekondylom eller Buschke-Loewenstein-svulstOpprinnelig beskrevet i penis i 1925, kalles det gigantiske kondylom noen ganger Buschke-Loewenstein-svulst med referanse til legene som beskrev dem for første gang. Denne lesjonen invaderer vanligvis lokale vev og leges ikke av seg selv. Til tross for en langsomt voksende lokal invasiv utvikling, metastaserer gigantisk kondylom sjelden, men det har høy tilbakefall. Dette kondylom er forårsaket av HPV 6 og HPV 11.
Bowenoid papulosePapillomavirus og graviditet
En studie fra 2016 viser en total prevalens av HPV ved normale graviditeter ved 17,5% (95% KI, 17,3 til 17,7) for livmorhalsen, ved 8,3% (KI 95%; 7,6 til 9,1) for placentavæv, 5,7% (95% KI; 5,1 til 6,3) for fostervann og 10,9% (95% KI; 10,1 til 11,7) for navlestrengsblod.
På den annen side ser immundepresjon av graviditet ikke ut til å hindre at kroppen forsvinner. Klaringen er den samme som hos ikke-gravide kvinner.
Effekt av graviditet på HPV-infeksjoner
Hudlesjoner som condylomata acuminata kan vokse veldig raskt under graviditet. De multipliserer ofte i antall eller øker kraftig i størrelse, men etter fødsel regres disse kondylomene spontant.
Condylomata acuminata er symptomatiske kjønnslesjoner forårsaket av humant papillomavirus. Pasienter med condylomata acuminata under graviditet er en spesiell risikogruppe. Under graviditet er vaginale sekreter i kontakt med hud og slimhinner rikligere, noe som betyr at vulva ofte kommer i kontakt med HPV. Flere faktorer assosiert med graviditet kan fremme veksten av lesjoner indusert av HPV, for eksempel graviditetshormoner og fysiologisk immunsuppresjon av graviditet. Condylomata acuminata under graviditet er normalt preget av raskt voksende vorter.
Effekt av virusinfeksjon under graviditet
Ifølge en studie har kvinner som fødte for tidlig, og de som fikk abort, en betydelig høyere frekvens av HPV-infeksjon. Denne studien ble bekreftet av en annen som koblet risikoen ikke til tilstedeværelsen av HPV-infeksjon eller lavgradig lesjon, men bare til tilstedeværelsen av høygradig lesjon
Mødre-fosteroverføringOverføring av HPV fra mor til barn på tidspunktet for fødselen ble demonstrert i 1989. Hos omtrent 50% av nyfødte født til mødre smittet med HPV, blir det funnet ved PCR i hulrommet. Mer enn 50% av disse nyfødte var fortsatt bærere av samme type HPV 6 måneder etter fødselen. Overføring av viruset under fostrets passering gjennom mors fødselskanal er sannsynligvis den vanligste årsaken, men transplacental overføring er svært sannsynlig fordi HPV DNA har blitt funnet i fostervannet før noe brudd i membranene og i ledningsblod. Utseendet hos en baby av larynx papillomatose noen uker etter fødselen argumenterer for en transplacental passasje.
Fødsel og papillomavirusinfeksjonPå 1980-tallet foreslo noen keisersnitt i tilfelle cervikal kondylom for larynx papillomatose tilbakevendende infeksjon vanskelig å behandle. Med tanke på dagens kunnskap, er muligheten for HPV-typing (laryngeal papillomatose på grunn av type 6 og 11), denne holdningen veldig tvilsom, særlig kunnskapen om at HPV-infeksjonen er den mest asymptomatiske.
Effekt på fosteretdet er ingen fostermisdannelse beskrevet i forbindelse med papillomavirusinfeksjon. Fosterveksten svekkes ikke.
Perinatal overføring av symptomatisk infeksjon ser ut til å være sjelden. Når det skjer, er infeksjonen assosiert med kjønnsskader og skade på stemmebåndene. Lengden på inkubasjonsperioden er ukjent. Vanligvis blir perinatal overføring klinisk tydelig i løpet av de to første leveårene.
Patogenisitet og genotype
Patogenisiteten til humane papillomavirus avhenger av:
- immunstatusen til den infiserte personen: immununderskudd favoriserer denne typen infeksjon (medfødt immunsuppresjon, transplantasjoner, HIV, immunsuppressive behandlinger, graviditet);
- eksistensen av røyking;
- genetiske faktorer som favoriserer den ondartede transformasjonen av lesjoner forårsaket av HPV;
- HPV-type: HPV-typer HPV 6 og 11 forårsaker godartede kutane lesjoner og slimhinner ( vanlige vorter , plantarvorter, flate vorter, anogenitale vorter, vorter kjønnsorganer , epidermodysplasia verruciformis og laryngeale papillomer); HPV-typene 16, 18, 31, 33 og 35 er forbundet med cervical intraepitelial neoplasi og kreft i livmorhalsen .
HPV 16 og 18 er de typene som ofte er assosiert med høykvalitets epitelskade, vedvarende sykdomstransformasjon og progresjon til invasiv kreft. HPV-serotyper 16 og 18 forårsaker 25% av CIN I, 50 til 60% av CIN 2 til 3 og 70% av livmorhalskreft.
Forebygging
Vaksinasjon er den eneste effektive profylakse- metoden, men dekker ikke alle virusstammer eller personer som allerede er smittet med viruset. Bruk av kondomer er imidlertid ikke en pålitelig beskyttelsesmetode for å beskytte mot viruset. Risikoen for forurensning er direkte korrelert med antall seksuelle partnere. Denne risikoen øker dermed sterkt for hver ekstra partner. Noen studier antyder at omskjæring reduserer risikoen for overføring av viruset, men kan på ingen måte erstatte vaksinasjon. Vanlige utstryk kan oppdage infeksjon en gang, og vurdere rask behandling. Den høy Authority for Health (HAS) anbefaler bruk av HPV-testen som en første-linje screening for livmorhalskreft fra 30 år. Som et forebyggende tiltak anbefales det å søke etter høyrisiko HPV, ved hjelp av en livmorhalsprøve hos kvinner i alderen 30 til 65. I tillegg, i tilfelle en negativ test, gjør bruken av HPV-testen det mulig å forlenge intervallet mellom to screeninger - fra hvert tredje år til hvert femte år etter tretti år. Før tretti år, anbefaler HAS fortsatt å undersøke celleendring ved å smøre fra 25 til 30 år . Screening er for alle kvinner i alderen 25 til 65 , uansett om de er vaksinert eller ikke.
I 2019 , på forespørsel fra Agnès Buzyn , studerer HAS spørsmålet om interessen for en mer systematisk vaksinering av gutter mot papillomavirus. Ministeren bemerker at i Australia, der det anbefales for unge menn, har anti-HPV-vaksinasjonen tillatt et drastisk fall i sirkulasjonen av viruset, og hun kunngjorde at hun "ville følge rådene fra HAS" til dette emnet. De30. oktober 2019, “ HAS anbefaler utvidelse av anti-HPV-vaksinasjon (…) for alle gutter i alderen 11 til 14 (…), med en mulig innhenting for alle ungdommer og unge voksne i alderen 15 til 19” .
Vaksinasjon gjelder hovedsakelig ungdomsjenter før det første samleiet. I Frankrike anbefales vaksinasjon mellom 11 og 14 år, mens WHO anbefaler det mellom 9 og 13 år. Vaksinasjon er av interesse i en eldre alder hos kvinner som aldri har blitt smittet med minst en av virustypene i vaksinen; i dette tilfellet har vaksinen samme beskyttende effekt som hos yngre personer. I Frankrike hadde kreftplanen 2014-2019 satt en minimumsdekning mot HPV på 60% hos jenter, men for tiden overstiger dekningsgraden ikke 30%, og den er den laveste i Europa. HAR anbefaler idesember 2019vaksinering av gutter med opprettholdelse av en spesifikk vaksinasjonsanbefaling for menn som har sex med menn opp til 26 år. Den vaksinasjon for piker er uendret, og er anbefalt mellom 11 og 14 år, mens den WHO anbefaler det mellom 9 og 13 år, men den fanger opp kan forekomme opp til 19 år. Vaksinasjon fritar deg ikke fra å fortsette screening av livmorhalskreft.
Behandling og ledelse
Kondylomer er ofte tilbakevendende. Imidlertid er en fullstendig forsvinning av ytre kjønnsvorter observert hos 80% av pasientene som er sammen med dem. Det finnes ingen kur mot HPV-infeksjon. Etter behandling kan viruset fremdeles være til stede selv om vorter har forsvunnet. Det er derfor viktig å overvåke at lesjoner kommer tilbake i flere måneder etter reseksjon.
Ødeleggelse av fysiske agenter
Den hyppigst brukte metoden er elektrokoagulering med en elektrisk skalpell. Flytende nitrogen eller til og med eksisjon med saks i tilfelle få lesjoner og analmargin.
Destruksjon av kjemiske midler
Podofyllotoksin Fluorouracil ImiquimodBehandling under graviditet
Den kryoterapi forbindelse med søknaden proantocyanidiner har gitt gode resultater i denne studien.
Merknader og referanser
- " HPV, et veldig vanlig virus: kjenner du kondylom?" » , På passportsante.net . - HPV type 6 og 11 forårsaker milde infeksjoner. Imidlertid er de ansvarlige for 90% av tilfellene av kjønnsvorter (kondylomer). Disse vorter utvikler seg sjelden til kreft. Men de kan forårsake seksuell dysfunksjon og til og med depresjon, i tillegg til å forstyrre ekteskapslivet.
- Allodocteurs.fr - Papillomavirus: hvordan beskytter du deg mot det? - 23/4/2018
- (no) Walboomers JM, Jacobs MV, Manos MM. et al. "Humant papillomavirus er en nødvendig årsak til invasiv livmorhalskreft over hele verden" J Pathol. 1999; 189: 12-19.
- " Papillomavirus: vaksinering anbefalt for alle gutter " , på Haute Autorité de Santé (åpnet 19. november 2020 )
- Sudinfo.be - Beskytter kondomer mot papillomavirusinfeksjoner? - 20. november 2014 .
- 20 minutter - Papillomavirus, WHO anbefaler vaksinasjon fra 9 år - I tillegg kan screening fra 18 år for papillomavirusinfeksjoner, ansvarlig for 99% av livmorhalskreft som dreper mer enn 270 000 kvinner per år, gjøres hvert femte år i tilfelle negative resultater, mot to år for tiden i mange land. .
- Papillomavirus: hvorfor unge gutter også bør vaksineres .
- (in) Harald zur Hausen , " Papillomavirus og kreft: fra grunnleggende studier til klinisk implementering " , Nature Reviews Cancer , vol. 2, n o 5,Mai 2002, s. 342–350 ( ISSN 1474-175X og 1474-1768 , DOI 10.1038 / nrc798 , lest online , åpnet 13. februar 2020 )
- (i) David Forman , Catherine Martel , Charles J. Lacey og Isabelle Soerjomataram , " Global Burden of Human Papillomavirus and Related Diseases " , Vaccine , Vol. 30,november 2012, F12 - F23 ( DOI 10.1016 / j.vaccine.2012.07.055 , lest online , åpnet 13. februar 2020 )
- International Agency for Research on Cancer IARC. Monografier om evaluering av kreftfremkallende risiko for mennesker: biologiske midler. Humane papillomavirus. Flygning. 100B. Lyon, Frankrike: IARC; 2012.
- (i) Heidi M. Bauer , " Genital Human Papillomavirus Infection in Female University Students as Determined by a PCR-Based Method " , JAMA: The Journal of the American Medical Association , vol. 265, n o 4,23. januar 1991, s. 472 ( ISSN 0098-7484 , DOI 10.1001 / jama.1991.03460040048027 , lest online , åpnet 14. februar 2020 ).
- Guan J, Bywaters SM, Brendle SA, Ashley RE, Makhov AM, Conway JF, Christensen ND, Hafenstein S, “ Cryoelectron Microscopy Maps of Human Papillomavirus 16 Reveal L2 Densities and Heparin Binding Site ”, Structure , vol. 25, n o tofebruar 2017, s. 253–263 ( PMID 28065506 , DOI 10.1016 / j.str.2016.12.001 ).
- (en) IARC , biologiske agenter ,2012( ISBN 978-92-832-1319-2 og 978-92-832-0134-2 , les online ).
- François Denis, virus overførbare fra mor til barn , Paris, John Libey Eurotext,1999, 464 s. ( ISBN 2-7420-0195-6 , leses online ) , s. 278 og 284.
- “ Cervical Intraepithelial Neoplasia - an overview | ScienceDirect Topics ” , på www.sciencedirect.com (åpnet 20. februar 2020 ) .
- (in) Bernard HU, Burk RD, Chen Z, van Doorslaer K zur Hausen H, de Villiers EM. “Klassifisering av papillomavirus (PV) basert på 189 PV-typer og forslag til taksonomiske endringer” Virology 2010; 401 (1): 70-9. DOI : 10.1016 / j.virol.2010.02.002 .
- (in) Schiffman M, Castle PE, Jeronimo J, Rodriguez AC, Wacholder S, "Human papillomavirus and cervical cancer," Lancet 2007; 370: 890-907.
- Animasjon som viser rollen til forskjellige gener under infeksjonen av et plateepitel med HPV 16 .
- " Anbefaling om utvidelse av vaksinasjon mot papillomavirus til gutter " , om Haute Autorité de Santé (åpnet 11. februar 2020 ) .
- [video] HPV infeksjon på YouTube .
- (i) Ana Cecilia Rodríguez , Mark Schiffman , Rolando Herrero og Sholom Wacholder , " Rapid Clearance of Human Papillomavirus and Implications for Clinical Focus on Persistent infeksjoner " , JNCI: Journal of the National Cancer Institute , Vol. 100, n o 7,2. april 2008, s. 513–517 ( ISSN 0027-8874 , PMID 18364507 , PMCID PMC3705579 , DOI 10.1093 / jnci / djn044 , lest online , åpnet 16. februar 2020 ).
- (in) Weinstock H, Berman S, Cates W. "Seksuelt overførbare infeksjoner i amerikansk ungdom: forekomst og prevalens Estimater; 2000 " Perspect Sex Reprod Health 2004; 36: 6-10.
- Estimatet av utbredelsen avhenger faktisk av teknikkene som brukes til påvisning av papillomavirus: søk etter genomet, etter spesifikke antistoffer. Tilstedeværelsen av viruset betyr ikke nødvendigvis at det er en symptomatisk infeksjon.
- (i) Eileen F. Dunne, Elizabeth R. Unger, Maya Sternberg, Geraldine McQuillan, David C. Swan, Sonya S. Patel, Lauri E. Markowitz. "Utbredelse av HPV-infeksjon blant kvinner i USA" JAMA. 2007; 297: 813-819.
- (i) Gillian Prue , "Å beskytte gutter så vel som jenter ved å vaksinere kontre humant papillomavirus Kan redusere forekomsten av kjønnsvorter og flere kreftformer blant begge kjønn " , British Medical Journal , Vol. 349,2014( DOI https://dx.doi.org/10.1136/bmj.g4834 , sammendrag ).
- (en) Shandra Devi Balasubramaniam , Venugopal Balakrishnan , Chern Ein Oon and Gurjeet Kaur , “ Key Molecular Events in Cervical Cancer Development ” , Medicina , vol. 55, n o 7,17. juli 2019, s. 384 ( ISSN 1010-660X , PMID 31319555 , PMCID PMC6681523 , DOI 10.3390 / medicina55070384 , lest online , åpnet 16. februar 2020 ).
- Mark Schiffman , John Doorbar , Nicolas Wentzensen og Silvia de Sanjosé , “ Kreftframkallende human papillomavirusinfeksjon ”, Nature Reviews Disease Primers , vol. 2, n o 1,desember 2016( ISSN 2056-676X , DOI 10,1038 / nrdp.2016.86 , lese på nettet , tilgjengelig 1 st februar 2020 ).
- (no) Jan MM Walboomers , Marcel V. Jacobs , M. Michele Manos og F. Xavier Bosch , " Humant papillomavirus er en nødvendig årsak til invasiv livmorhalskreft over hele verden " , The Journal of Pathology , vol. 189, n o 1,1999, s. 12–19 ( ISSN 1096-9896 , DOI 10.1002 / (SICI) 1096-9896 (199909) 189: 13.0.CO; 2-F , lest online , åpnet 14. februar 2020 ).
- (in) N. Munoz , FX Bosch , S. de Sanjose og L. Tafur , " The causal link entre human papillomavirus and invasive cervical cancer: A population-based case-control study in Colombia and Spain " , International Journal of Cancer , vol. 52, n o 5,1992, s. 743–749 ( ISSN 1097-0215 , DOI 10.1002 / ijc.2910520513 , lest online , åpnet 14. februar 2020 ).
- Alexander Meisels og Carol Morin , “ Human papillomavirus and cancer of the uterine cervix ”, Gynecologic Oncology , vol. 12, n o toOktober 1981, S111-S123 ( ISSN 0090-8258 , DOI 10.1016 / 0090-8258 (81) 90066-4 , lese på nettet , tilgjengelig 1 st februar 2020 ).
- Christine Bergeron , Guglielmo Ronco , Miriam Reuschenbach og Nicolas Wentzensen , “ The clinical impact of using p16INK4aimmunochemistry in cervical histopathology and cytology: An update of recent Developments ”, International Journal of Cancer , vol. 136, n o 1212. mai 2014, s. 2741-2751 ( ISSN 0020-7136 , DOI 10,1002 / ijc.28900 , lese på nettet , tilgjengelig 1 st februar 2020 ).
- Katrina F. Brown , Harriet Rumgay , Casey Dunlop og Margaret Ryan , " Den delen av kreft som kan tilskrives modifiserbare risikofaktorer i England, Wales, Skottland, Nord-Irland og Storbritannia i 2015 ", British Journal of Cancer , vol. 118, n o 8,april 2018, s. 1130–1141 ( ISSN 1532-1827 , PMID 29567982 , PMCID 5931106 , DOI 10.1038 / s41416-018-0029-6 , lest online , åpnet 12. februar 2020 ).
- JJ Carter , MM Madeleine , K. Shera og SM Schwartz , " Human papillomavirus 16 og 18 L1 serology sammenlignet over anogenitale kreftsteder ", Cancer Research , vol. 61, n o 5,1 st mars 2001, s. 1934–1940 ( ISSN 0008-5472 , PMID 11280749 , lest online , åpnet 12. februar 2020 ).
- (in) L. Alemany , Mr. Saunier , L. Tinoco og B. Quirós , " Stort bidrag fra humant papillomavirus i vaginale neoplastiske lesjoner: En verdensomspennende studie i 597 prøver " , European Journal of Cancer , vol. 50, n o 16november 2014, s. 2846–2854 ( DOI 10.1016 / j.ejca.2014.07.018 , les online , åpnet 12. februar 2020 ).
- Hugo De Vuyst , Gary M. Clifford , Maria Claudia Nascimento og Margaret M. Madeleine , " Utbredelse og typedistribusjon av humant papillomavirus i karsinom og intraepitelial neoplasi av vulva, skjede og anus: en metaanalyse ", International Journal of Cancer , vol. 124, n o 7,1 st april 2009, s. 1626–1636 ( ISSN 1097-0215 , PMID 19115209 , DOI 10.1002 / ijc.24116 , lest online , åpnet 12. februar 2020 ).
- (in) Maria Blomberg Soren Friis , Christian Munk og Andrea Bautz , " Genital Warts and Risk of Cancer: A Danish Study of Nearly 50,000 Patients With Genital Warts " , The Journal of Infectious Diseases , vol. 205, n o 1015. mai 2012, s. 1544–1553 ( ISSN 1537-6613 og 0022-1899 , DOI 10.1093 / infdis / jis228 , lest online , åpnet 12. februar 2020 ).
- “ Risiko og årsaker | Anal kreft | Cancer Research UK ” , på about-cancer.cancerresearchuk.org (åpnet 12. februar 2020 ) .
- (i) Andrew E. Grulich , Mary I. Poynten , Dorothy A. Machalek og Fengyi Jin , " The epidemiologi av analkreft " , Seksuell helse , vol. 9, n o 6,2012, s. 504 ( ISSN 1448-5028 , DOI 10.1071 / SH12070 , leses online , konsultert 12. februar 2020 ).
- “ Risiko og årsaker | Kreft i penis | Cancer Research UK ” på www.cancerresearchuk.org (åpnet 12. februar 2020 ) .
- " Vaksinere jenter og gutter mot humant papillomavirus (HPV): en nødvendighet for å eliminere kreft i livmorhalsen, men også i orofarynx, i munnhulen og i anus " , på National Academy of Medicine | En institusjon i sin tid ,26. september 2019(åpnet 11. februar 2020 ) .
- Anil K. Chaturvedi , Barry I. Graubard , Tatevik Broutian og Robert KL Pickard , “ Effekt av profylaktisk humant papillomavirus (HPV) -vaksinasjon på oral HPV-infeksjon blant unge voksne i USA ”, Journal of Clinical Oncology , vol. 36, n o 3,28. november 2017, s. 262–267 ( ISSN 0732-183X , PMID 29182497 , PMCID PMC5773841 , DOI 10.1200 / JCO.2017.75.0141 , lest online , åpnet 11. februar 2020 ).
- (i) Ligia A. Pinto , Troy J. Kemp , B. Nelson Torres og Kimberly Isaacs-Soriano , " Quadrivalent Human Papillomavirus (HPV) Vaccine Induces HPV-Specific Antibodies in the Oral Cavity: Results From the Mid-Adult Male Vaccine Trial ” , The Journal of Infectious Diseases , vol. 214, n o 8,15. oktober 2016, s. 1276–1283 ( ISSN 0022-1899 , DOI 10.1093 / infdis / jiw359 , lest online , åpnet 11. februar 2020 ).
- Novakovic D, Cheng ATL, Zurynski Y, et al. Prospektiv studie av forekomsten av tilbakevendende respiratorisk papillomatose etter ungdomsutbrudd etter implementering av et nasjonalt HPV-vaksinasjonsprogram. J Infisere Dis 2018; 217: 208-1.
- (no-US) “ Hvor mange kreftformer er knyttet til HPV hvert år? » , På www.cdc.gov ,21. august 2019(åpnet 14. februar 2020 ) .
- (in) Jarrett WFH McNeil PE Grimshaw TR Selman IE McIntyre WIM. “Stor forekomst av storfekreft med en mulig interaksjon mellom et miljøkreftframkallende og et papillomavirus” Nature 1978; 274: 215-217.
- (no) Jarrett WFH. “Miljøkreftfremkallende stoffer og papillomavirus i patogenesen av kreft” Proc R Soc Lond B. 1987; 231: 1-11.
- (en) Campo MS. “Papillomer og kreft hos storfe” Cancer Surv. 1987; 6: 39-54.
- (en) Chang F, Syrjänen S, Shen Q, Ji HX, Syrjänen K. "Human papillomavirus (HPV) DNA i esophageal precancer lessons and squamous cell carcinomas from China" Int J Cancer 1990; 45: 21-25.
- (in) Chang F, Syrjänen SM, Wang I, Syrjänen K. "Infektiøse agenser i etiologien til spiserørskreft" Gastroenterology 1992; 103: 1336-1348.
- (en) Miller BA, M Davidson, Myerson D, J Icenogle, Lanier AP, Tan J Beckmann AM. “Human papillomavirus type 16 DNA in esophageal carcinomas from Alaska native” Int J Cancer 1997; 71: 218-222.
- (in) Syrjänen K. og S. Syrjänen 2000. Papillomavirusinfeksjoner i human patologi. J. Wiley and Sons, New York.
- (en) Syrjänen KJ. "Histologiske endringer identiske med doser av kondylomatøse lesjoner funnet i esophageal plateepitelkarsinomer" Arc Geschwulstforsch. 1982; 52: 283-292.
- (en) Chang F, E Janatuinen, Pikkarainen P, Syrjänen S, Syrjänen K. " Esophageal squamous cell papilloma. Manglende oppdagelse av humant papillomavirus-DNA ved in situ hybridisering og polymerasekjedereaksjon » Scand J Gastroenterol. 1991; 26: 535-45.
- (in) Li T, ZM Lu Chen KN, Guo M, HP Xing Mei Q, Yang HH, Lechner JF, Ke Y. "Humant papillomavirus type 16 er betydelig årsinfeksjonsfaktor i den høye forekomsten av esophageal cancer i Anyang-området av Kina ” Karsinogenese 2001; 22: 929-934.
- Chang et al. , 1991.
- (i) Van Custen E Geboes K Vantrappen G. " ond degenerasjon av spiserørs squamous papilloma assosiert med humant papillomavirus " Gastroenterol . 1992; 103: 1119-20.
- " Condyloma acuminata: about a clinical case " , på tannlegeposten ,21. november 2012.
- Public Health Agency of Canada , “ Human Papillomavirus (HPV) and Men: Questions and Answers, ” på emne ,18. juni 2007(åpnet 12. februar 2020 ) .
- http://sidasciences.inist.fr/?Cancer-du-penis-lie-au .
- (i) Dede Koswara, en 37-år gammel student kjent som "Tre Man" .
- Artikkel som forteller om operasjonen .
- Buschke A, Lowenstein L. Über carcinomahnliche Condylomata Acuminata des Penis. Klin Wochenschr. 1925; 4: 726–728.
- Creasman C, Haas PA, Fox TA, Jr, Balazs M. malign transformasjon av anorektal gigant kondyloma acuminatum (Buschke-Löwenstein tumor) Dis Colon endetarm. 1989; 32: 481–487.
- (no) Lea Maria Margareta Ambühl og Ulrik Baandrup , " Human papillomavirusinfeksjon som en mulig årsak til spontan abort og spontan for tidlig fødsel " , om smittsomme sykdommer i obstetrik og gynekologi ,2016( PMID 27110088 , PMCID PMC4826700 , DOI 10.1155 / 2016/3086036 , åpnet 17. februar 2020 ) .
- (i) Gintautas Domža , Živilė Gudlevičienė Janina Didžiapetrienė og Konstantinas Povilas Valuckas , " Human papillomavirus infeksjon hos gravide " , Archives of Gynecology and Obstetrics , vol. 284, n o 5,november 2011, s. 1105–1112 ( ISSN 0932-0067 og 1432-0711 , DOI 10.1007 / s00404-010-1787-4 , les online , åpnet 19. februar 2020 ).
- Cohen E, Levy A, Holcberg G, Wiznitzer A, Mazor M og Sheiner E: Perinatale utfall i condyloma acuminata-graviditeter. Arch Gynecol Obstet. 283: 1269–1273. 2011.
- Wiley DJ, Douglas J, Beutner K, Cox T, Fife K, Moscicki AB og Fukumoto L: Eksterne kjønnsvorter: Diagnose, behandling og forebygging. Clin Infect Dis. 35 (Suppl 2): S210 - S224. 2002.
- (i) Marian C. Aldhous , Ramya Bhatia , Roz Pollock og Dionysis Vragkos , " HPV-infeksjon og pre-term fødsel: en datakoblingsstudie ved bruk av Scottish Health Data " , Wellcome Open Research , vol. 4,8. mars 2019, s. 48 ( ISSN 2398-502X , PMID 30984880 , PMCID PMC6436145 , DOI 10.12688 / wellcomeopenres.15140.1 , lest online , åpnet 19. februar 2020 ).
- (i) Xavier Bosch og Diane Harper , " Prevention strategies of cervical cancer in the HPV vaccine era " , Gynecologic Oncology , vol. 103, n o 1,1 st oktober 2006, s. 21–24 ( ISSN 0090-8258 og 1095-6859 , PMID 16919714 , DOI 10.1016 / j.ygyno.2006.07.019 , lest online , åpnet 16. februar 2020 ).
- Moscicki AB, Hills N, Shiboski S, et al. Risiko for hendelsesinfeksjon av humant papillomavirus og utvikling av lavgradig plateepitel intraepitelial lesjon hos unge kvinner. Jama. 2001; 285: 2995-3002.
- Wawer MJ, Tobian AAR, Kigozi G og Als. Effekt av omskjæring av HIV-negative menn på overføring av humant papillomavirus til HIV-negative kvinner: en randomisert studie i Rakai, Uganda , Lancet, 2011; 377: 209-218.
- " Screening for livmorhalskreft: HPV-testen anbefalt hos kvinner over 30 år " , på Haute Autorité de Santé (åpnet 12. februar 2020 ) .
- " Hvordan skjerme for livmorhalskreft | Biofutur ” (åpnet 23. april 2021 )
- AFP , [SEAActu17h -20190123 Kreft: skal gutter vaksineres mot papillomavirus? ], Vitenskap og fremtiden ,22. januar 2019.
- AFP , humant papillomavirus: vaksinen snart utvidet til gutter? , Verden .
- 3% av første samleie skjer før fylte 15 år .
- (i) Nubia Munoz, Ricardo Manalastas, Punee Pitisuttithum, Damrong Tresukosol Joseph Monsonego Kevin Ault, Christine Clavel, Joaquin Luna, Evan Myers, Sara Hood, Oliver Bautista, Janine Bryan, Frank J. Taddeo, Mark T. Esser, Scott Vuocolo , Richard M. Haupt, Eliav Barr og Alfred Saah. “Sikkerhet, immunogenisitet og effektivitet av kvadrivalent humant papillomavirus (type 6, 11, 16, 18) rekombinant vaksine hos kvinner i alderen 24-45 år: en randomisert, dobbeltblind studie” Lancet 2009; Flygning. 373.
- (no) " Vurdering av helseteknologi (HTA) for å utvide den nasjonale vaksinasjonsplanen til å omfatte HPV-vaksinering av gutter " [PDF] , på hiqa.ie (en) ,4. desember 2018(åpnet 14. mars 2020 ) .
- (i) Li-Juan Yang , Dong-Ning Zhu , Yan-Ling Dang og Xiong Zhao , " Behandling av condyloma acuminata hos gravide kvinner med kryoterapi kombinert med proanthocyanidiner: Utfall og sikkerhet " , Experimental and Therapeutic Medicine , vol. 11, n o 6,juni 2016, s. 2391–2394 ( ISSN 1792-0981 og 1792-1015 , PMID 27284325 , PMCID PMC4887779 , DOI 10.3892 / etm.2016.3207 , lest online , åpnet 19. februar 2020 )
Se også
Bibliografi
- "Human Papillomaviruses" , IARC Monographs on the Evaluation of Carcinogenic Risks to Humans (IARC monographs), bind 64, 1995.
- “Human Papillomaviruses” , IARC Monographs on the Evaluation of Carcinogenic Risks to Humans (IARC monographs), bind 90, 2007.
- "Human papillomavirus" Prescrire , nr . 280, 112-117 sider,februar 2007.
Relaterte artikler
- Papillomavirus
- Humant papillomavirus E6-E7 proteiner
- Menneskelig vaksine mot papillomavirusinfeksjon
- Virus
- Virologi
Eksterne linker
- Nettsted for det franske nasjonale referansesenteret for HPV , Institut Pasteur
- Generelt offentlig nettsted om alle aspekter av HPV HPV: Dine spørsmål blir besvart