Atrieflimmer
Atrieflimmer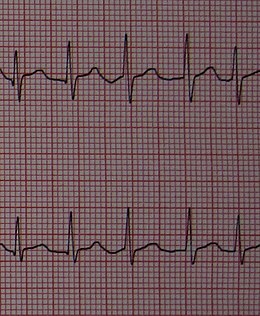 ACFA i V4 V5
ACFA i V4 V5
| Spesialitet | Kardiologi |
|---|
| CISP - 2 | K 78 |
|---|---|
| ICD - 10 | I48 |
| CIM - 9 | 427,31 |
| OMIM | 611819 og 615770 613120, 611819 og 615770 |
| Sykdommer DB | 1065 |
| MedlinePlus | 000184 |
| medisin | 151066 |
| medisin | med / 184 emerg / 46 |
| MeSH | D001281 |
| Symptomer | ES PC DE Angina |
| Komplikasjoner | IC hjerneslag |
| Risiko | HA Valvulær hjertesykdom CMO CMNO medfødt Tabac SAS |
| Differensial | Arytmi annet |
| Behandling | Frekvens- eller rytmekontroll |
| Legemiddel | Metoprolol , Warfarin , disopyramid , dofetilid ( no ) , diltiazem , prokainamid , ibutilid ( no ) , digoksin , deslanoside ( no ) , kinidin , digitoksin , atenolol , sotalol , propafenon ( no ) , verapamil , fondaparinuks , atenolone ( no ) , klopidogrel , Dabigatran , edoxaban , Dabigatran etexilat ( d ) , amiodaron , dronedaron , Bisoprolol / hydroklortiazid ( d ) , rivaroxaban , carvedilol , apixaban , flekainid og acetylsalisylsyre |
| Frekvens | ~ 2,5% "utviklede" land |
| UK pasient | Atrieflimmer-pro |
Den atrieflimmer , også kalt atrieflimmer (ofte forkortet til "FA") er den vanligste hjerterytmeforstyrrelser . Det er en del av supra-ventrikulære rytmeforstyrrelser.
Det tilsvarer en ukoordinert virkning av de atriale hjerteinfarktcellene , noe som forårsaker rask og uregelmessig sammentrekning av hjertets atrier .
Begrepet atrieflimmer er i hyppig bruk, men siden 1998 har det akademiske navnet vært "atrieflimmer", atriene har blitt omdøpt til "atria" i den nye anatomiske nomenklaturen . Andre navn er også oppstått: fullstendig arytmi ved atrieflimmer ( AC / AF eller ACFA ) og noen ganger fullstendig takyarytmi ved atrieflimmer ( TAC / AF ).
Atrieflimmer blir noen ganger referert til som "arytmi"; imidlertid er dette begrepet synonymt med "arytmi", et bredere begrep, som derfor inkluderer atrieflimmer.
Epidemiologi
På grunn av den raske utviklingen, knyttet til aldringen av befolkningen (for sin ikke-klaffform), regnes det noen ganger for å være en av de største epidemiene i tredje alder og det nye årtusenet (med for eksempel mer enn 660 000 mennesker rammet i Frankrike). Denne arytmien har blitt den vanligste i klinisk praksis. Forekomsten og utbredelsen har økt jevnlig i flere tiår, ved siden av fedme (like rask og lik i hyppighet), og delvis av grunner som fremdeles er dårlig forstått i 2020. Ofte ikke veldig symptomatisk hos eldre og kan være underoppdaget. Det er kilden til en "økende belastning på hjerte sykelighet og dødelighet "
Historisk
Atrieflimmer ble først beskrevet hos mennesker i 1906 , etter observasjon av et lignende syndrom hos dyr, og dette uten bruk av elektrokardiogrammet , et diagnostisk verktøy som ennå ikke eksisterer. Willem Einthoven , oppfinneren av elektrokardiogrammet, publiserte det første fibrillasjonssporet samme år. Den vanlige karakteren til syndromene som ble opprinnelig observert, ble anerkjent allerede i 1909 .
Terminologi
Vi snakker om atrieflimmer:
- paroksysmal: varighet mindre enn syv dager (vanligvis 48 timer ), som ender spontant eller med kardioversjon;
- vedvarende: varer lenger enn syv dager, stoppet spontant eller ved kardioversjon ;
- langvarig vedvarende: varighet større enn ett år som en rytmekontrollstrategi vurderes for;
- permanent: hvis arytmi aksepteres og det ikke gjøres ytterligere forsøk på å stoppe den.
- Paroksysmale eller vedvarende former kan være tilbakevendende.
Epidemiologi
Det er den vanligste hjerterytmeforstyrrelsen, spesielt hos eldre voksne.
Den forekomsten og utbredelsen av AF øker dramatisk med alderen:
- forekomst: mindre enn "ett nytt tilfelle per tusen per år" før fylte 40 år , "fem promille per år" rundt seksti (økning større enn en faktor på 5) og "femten til tjue per tusen per år" etter fylte 80 år (forekomst multiplisert med 20 mellom 40 og 80 år);
- utbredelse: i størrelsesorden 1% av befolkningen før 60 år og i størrelsesorden 10% eller mer etter 80 år (med tanke på de respektive levetiden til menn / kvinner i denne sistnevnte aldersgruppen). Verdensomspennende påvirker atrieflimmer mer enn 33 millioner mennesker (data fra 2010, med høyere forekomst i Nord-Amerika og lavere i Asia), og forekomsten har en tendens til å øke.
Risikofaktorer
Flere hjertepatologier kan assosieres med atrieflimmer:
- Kronisk økning i blodtrykk i venstre atrium, for eksempel sekundær til mitral stenose eller mitral insuffisiens
- Den blodtrykks
- Den hjertesvikt
- Den hjerteinfarkt
- Etter hjerteoperasjon
Bortsett fra hjertepatologier, vil vi systematisk se etter patologiske omstendigheter, akutte eller kroniske, og favoriserer sykdomsutbruddet: hypertyreose , lungeemboli , akutt eller kronisk alkoholforbruk, søvnapné, akutt infeksjon ( sepsis ), ioniske abnormiteter, etc. .
Tar visse narkotika ( kokain og sprekk ), visse legemidler (alle nevrostimulerende midler, sympatomimetika ), tar kaldebehandling, tar teofyllin (mot astma) eller zoledronsyre (adjuvant behandling) visse kreftformer eller osteoporose).
Det er også kjent at tilstedeværelsen av en første grad atrioventrikulær blokk firedobler risikoen for å utvikle atrieflimmer.
Til slutt er det genetiske faktorer som disponerer for atrieflimmer. Flere gener, uavhengig av de som er direkte faktorer av hjertepatologier, har blitt identifisert som uavhengige risikofaktorer for atrieflimmer: mutasjon i det atriale natriuretiske peptidgenet, SCN5A- genet, KCNH2- genet, MYL4- genet eller mutasjon på et sted av kromosom 4q25 .
Rollen som røyking er diskutert, med økt risiko for atrieflimmer vises å være liten.
Til slutt, sports kardiologer er også klar over at det finnes episoder av paroksysmal AF forbundet med en intens og veldig regelmessig trening vane i utholdenhets (syklister, maraton løpere, langrennsløpere, etc.). Denne spesielle konteksten vil multiplisere risikoen for spontan AF med to eller tre:
- risikoen for idiopatisk AF ser ut til å være korrelert med økningen i diameter og volum av venstre atrium (her forkortet OG), funksjonelle endringer i seg selv knyttet til den kroniske overbelastningen av OG på grunn av trening intens og regelmessig;
- progressiv avkondisjonering, det vil si kravet til regelmessig fysisk utøvelse av utholdenhet med svært begrenset intensitet, kunne (kontroversiell hypotese) gradvis redusere denne risikoen ifølge noen forfattere;
- forskjellige kliniske observasjoner antyder at visse episoder av paroksysmal AF, spesielt de som påvirker personer som er overkondisjonerte i aerob utholdenhet, paradoksalt kunne behandles ved fysisk trening av passende intensitet og varighet.
Patofysiologi
Normal hjertesammentrekning skyldes en syklisk depolarisering (reversering av den elektriske polariteten til cellemembranen ) av en gruppe celler som ligger på nivået av den øvre delen av høyre atrium og som utgjør sinusnoden (eller sino-atriell node - NSA) . Denne depolarisasjonen sprer seg veldig raskt (på mindre enn en tidel av et sekund), fra topp til bunn og trinn for trinn, til alle cellene i de to atriene, og utløser deres nesten synkron sammentrekning, så vel som i retning av noden. atrioventrikulær (NAV). Aktivering av NAV med aksjonspotensialer fra atriet vil igjen utløse sammentrekning av begge ventriklene, men på en litt forsinket måte i forhold til atriene. Som en påminnelse tillater sammentrekningen av atriene en ytterligere fylling av ventriklene (i størrelsesorden 20 til 30% avhengig av pasientens alder), like før systol: dette er den såkalte aktive fyllingsfasen .
I løpet av initieringsfasen av atrieflimmer (AF) dukker det opp retro-looper av depolarisasjonsstrømmen (såkalte reentry circuit ), som vil opphisse tidlige muskelfibre som bare kommer fra deres ildfaste periode, og deretter genererer upassende og desynkronisert elektrisk aktivering av disse fibrene. Generaliseringen av denne mekanismen til hele atriell vev vil da føre til fibrillering av atriene. Aktivering av NAV med tog med desynkroniserte aksjonspotensialer vil da finne sted på en anarkisk måte, og NAV overfører deretter til ventriklene en avpolarisasjonsbølge (via His-strålen ) med veldig uregelmessig frekvens og som oftest unormalt rask (men ikke alltid): dette er det klassiske takyarytmifenomenet . I dette fenomenet initiering av AF inkriminerer vi også intervensjonen av såkalte ektopiske foci, hyperseksibilitetssentre med en veldig rask utladningsfrekvens. Disse ektopiske foci kan lokaliseres mange forskjellige steder i atriene, men hovedsakelig på nivået av åpningene til lungevene i venstre atrium. Disse to typene mekanismer kan virke mer eller mindre synergistisk i fenomenet som utløser fibrillering. Til slutt vil en primær eller sekundær anomali - dvs. for eksempel en akutt eller kronisk sykdom - av atriens fibre, som deretter er preget av en patologisk forkortelse av deres ildfaste periode, ytterligere fremheve gjeninnføringsmekanismen beskrevet ovenfor. I denne forbindelse har det blitt vist av mange forfattere at, i tilfelle permanent atrieflimmer, har den ildfaste perioden av atriale fibre "naturlig" en tendens til gradvis å forkorte, permanent vevsrenovering som i seg selv vil bidra til bærekraften til atrieflimmer. fibrillasjonstilstand. Det naturlige kallet til AF er derfor å styrke seg i en slags "ond sirkel". Det sies at "AF forårsaker AF", slik at hvis den medisinske behandlingen ikke lykkes raskt å redusere fibrillasjonstilstanden (ved medikamentell behandling), blir det etter en viss periode vanskelig å kardioversjon , uansett konsekvenser. farmakologiske midler brukt.
Denne forsvinningen av sammentrekkssynkroniseringen av atrielle muskelfibre har to typer konsekvenser eller risikoer:
- hemodynamiske konsekvenser: atriene blir mekanisk ineffektive: de trekker seg ikke lenger sammen (tap av fysiologisk systol ); det forsvinner derfor aktiv ventrikkelfylling på slutten av systolen, noe som resulterer i en mekanisk reduksjon i ventrikkelutgang og derfor hjerteutgang . I tillegg, på grunn av takykardi som ofte er assosiert med atrieflimmer, vil passiv fylling av ventriklene under diastolen også være begrenset av den signifikante reduksjonen i den diastoliske varigheten;
- embolisk risiko: fravær av atriell sammentrekning favoriserer en viss stagnasjon av blodet i atriene, en tilstand av blodstasis som er kjent for å fremme utseendet til tromber (eller tromber) ved spontan koagulasjonsfenomen (på nivået av venstre auricle i bestemt). I nærvær av AF, og så lenge kardioversjon ikke er utført, anbefales det derfor å administrere heparin antikoagulant (i akutt form) eller i form av antivitamin K (AVK) for permanent irredusibel AF. Hvis antikoagulantia er kontraindisert, kan behandling med blodplater være en alternativ løsning for behandling av permanent AF (se detaljer nedenfor med avsnittet "Behandling").
| Ledning | ||
Sinus rytme 
|
Atrieflimmer 
|
|
Forekomsten av atrieflimmer er generelt favorisert:
- når venstre atrium er utvidet (diameter større enn 5 cm ved ultralyd);
- når atriefibrene utsettes for en permanent økning i nivået av tyroksin , eller av katekolaminer .
Under atrieflimmer kan atriefrekvensen nå 300 slag per minutt. På grunn av tilstedeværelsen av den atrioventrikulære noden blir hele det atriale elektriske signalet filtrert, noe som resulterer i en markert begrensning av basal ventrikulær hjertefrekvens. Ventrikelen slår da med en mye lavere frekvens enn atriene, selv om den forblir ganske rask, og gir generelt, takket være den tilhørende medikamentelle behandlingen, en god toleranse for patologien fra pasienten (spesielt i hvile).
Diagnostisk
Symptomer
Pasienten kan være fullstendig asymptomatisk og fibrillasjonen oppdages under en rutinemessig EKG eller utføres av annen grunn.
- Hjertebanken oppleves noen ganger av pasienten som lite iøynefallende, men noen ganger som veldig uregelmessig.
- Pasienten kan klage over tretthet ( asteni ), utilpashed ( besvimelse ), kortpustethet ( dyspné ), en synkende følelse i noen tilfeller.
- Til slutt kan han klage på brystsmerter , spesielt i tilfelle funksjonell angina .
- Spørreskjemaet ser etter et forbigående (forbigående iskemisk anfall ) eller kronisk ( hjerneslag ) nevrologisk underskudd , et tegn på en alvorlig og presserende komplikasjon av atrieflimmer.
Fysisk undersøkelse
- Hjerteslag er uregelmessig, mer eller mindre rask. I dette tilfellet må hjertefrekvensen estimeres ved hjerte-auskultasjon og ikke ved å måle pulsen alene . Ellers kan tallet som er funnet, være feil ved undervurdering.
- Vi ser rutinemessig etter tegn på hjertesvikt .
- Til slutt ser vi etter tegn til fordel for en bestemt årsak: hypertensjon , hjertemusling , tegn på hypertyreose , lungeemboli , perikarditt (perikardiell friksjon) ...
Ytterligere tester
EKGDenne undersøkelsen er nødvendig for å stille diagnosen. Vi bemerker fraværet av organisert atriell aktivitet med forsvinning av P-bølger til fordel for skjelving av den isoelektriske linjen. Ventrikulær frekvens (QRS) er uregelmessig. QRS er fine (bortsett fra pre-eksisterende bunt grenblokk ). Elektrokardiogrammet tillater også i noen tilfeller å peke på visse årsaker.
Diagnosen er noen ganger mindre lett siden en studie fra 2007 viser at datastyrt programvare for EKG-tolkning ignorerer denne diagnosen i nesten 20% av tilfellene.
Diagnosen kan også stilles på en langvarig elektrokardiografisk opptak ( kardiale holter ).
Utseendet kan noen ganger forveksles med atrieflimmer eller atrisk takykardi , spesielt hvis atrioventrikulær ledning er uregelmessig. Hvis arytmi er rask og regelmessig, er den isoelektriske linjen ikke synlig, og en diagnose av junctional takykardi kan derfor gjøres ved en feil. Det er da viktig å ha et spor av tilstrekkelig varighet for å avdekke uregelmessighetene som signerer fibrillasjonen. I de sjeldne rettslige tilfellene gjør en injeksjon av adenosintrifosfat det mulig å midlertidig blokkere den atrioventrikulære noden, og dermed gjøre det mulig å avdekke de uregelmessige svingningene i grunnlinjen, noe som indikerer atrieflimmer.
EkkokardiografiDen ekkokardiografi gjør det mulig å visualisere hjerte og dets hulrom ved ultrasonisk teknikk. Det gjør det dermed mulig å søke etter årsaken til arytmi og å vurdere dens innvirkning på hjertemuskelen:
- studie av hjerteklaffer , søk etter mitralventilavvik som kan peke på årsaken til arytmi;
- studie av hjertekamrene: søk etter venstre ventrikkelhypertrofi (LVH), en trombe i venstre atrium, atriell utvidelse, sistnevnte er muligens årsaken til arytmi, men også konsekvensen av den, spesielt hvis den er gammel;
- egenskaper ved hjertesvikt (systolisk eller diastolisk) hvis den eksisterer.
I det minste :
- standard biologisk vurdering, omfattende en koagulasjonsvurdering , hvor antikoagulasjonsbehandling sannsynligvis vil bli foreskrevet;
- TSH test for hypertyreose .
Ytterligere undersøkelser som skal gjøres etter behov:
- røntgen av brystet for å vurdere størrelsen på hjertet og se etter vaskulær overbelastning som indikerer hjertesvikt ;
- Cardiac Holter (24-timers EKG-opptak) hvis arytmi er paroksysmal.
- Telemetri (kontinuerlig registrering av EKG under sykehusinnleggelse)
Evolusjon og komplikasjoner
Atrieflimmer kontrolleres vanligvis med passende behandling. Imidlertid er dens "naturlige" tendens til å utvikle seg mot kronisitet: fra paroksysmal blir gradvis vedvarende, deretter permanent. Denne kroniske tilstanden er potensielt kilden til flere mulige komplikasjoner, noe som fører til en høyere dødsrate.
- økning i kardiovaskulær dødelighet (risiko multiplisert med 2 i gjennomsnitt) og total dødelighet ;
- Tromboemboliske ulykker: risikoen for cerebrovaskulær ulykke multipliseres spesielt med faktoren 5 i fravær av tilstrekkelig antikoagulantia eller antiaggregasjonsbehandling. Denne risikoen kan estimeres systematisk ved å beregne en embolisk risikoscore ;
- hjertesvikt ved "rytmisk kardiomyopati";
- Rytmisk sykdom i atriet ('sinus sykdom'): dysfunksjon av sinusknuten som er preget av veksling av iterative episoder av bradykardi (overgang til langsom ventrikulær rytme) eller tvert imot paroksysmal fibrillering, paroksysmal AF som kan bli permanent begrep.
- iatrogene komplikasjoner (sekundær til medikamentell eller medisinsk-kirurgisk behandling);
- i det spesielle (og svært sjeldne) tilfellet av Wolff-Parkinson-White syndrom : en episode av paroksysmal hurtig ledning atrieflimmer utsetter en stor risiko for ventrikelflimmer og derfor plutselig død .
Prognosen for paroksysmale og ikke-paroksysmale former diskuteres fortsatt: De amerikanske anbefalingene fastslår at den tromboemboliske risikoen er identisk i de to formene, men noen data viser den mer nedsettende karakteren til ikke-paroksysmale former.
Behandling av atrieflimmer
Det har vært gjenstand for flere publikasjoner av anbefalinger : de siste europeiske versjonen er fra 2020 og de, amerikansk, fra 2014, med en oppdatering i 2019.
Ekskludering av visse sentralstimulerende midler (alkohol og koffein) kan ofte bidra til å fjerne paroksysmale anfall. Den Middel diett kombinert med olivenolje tilskudd kan redusere risikoen for at dette rytmisk uorden oppstår. Medisinsk behandling er basert på flere punkter:
- reduksjon av fibrillering (medikament eller kardioversjon), det vil si for å oppnå en retur til en sinusrytme , normal;
- redusere risikoen for gjentakelse;
- redusere hjertefrekvensen under arytmi, og muliggjør bedre toleranse for sistnevnte;
- spesielt forebygging av emboliske komplikasjoner.
Reduksjon av fibrillasjon
Den består av en tilbakevending til en normal såkalt sinusrytme . Det kalles også kardioversjon .
Det kan oppnås ved administrering av medisiner eller ved eksternt elektrisk støt . I tilfelle atrieflimmer varer mindre enn 48 timer, kan det forsøkes umiddelbart uten spesielle forholdsregler. Hvis utbruddsdatoen er ukjent eller eldre, må den innledes med en effektiv antikoagulasjonsbehandling i minst 3 uker, eller etter kontroll transesofageal ultralyd beregnet på å verifisere fraværet av trombe dannet i atriene.
Kardioversjon fremstår desto mer lønnsomt fra et medisinsk synspunkt ettersom fibrillasjonen er nylig og daterer mindre enn seks måneder. Risikoen for kortvarig tilbakefall av AF ser ut til å være desto mer begrenset ettersom fibrillasjonstilstanden var veldig kort og kontrollert fra begynnelsen, og det ikke var noen tidligere gjentatte og mislykkede forsøk på reduksjon, og selvfølgelig er det ingen forestilling om allerede gammel patologisk hjertesykdom.
Legemiddelreduksjon kan oppnås ved å administrere antiarytmika som amiodaron eller flekainid , oralt eller intravenøst. I noen tilfeller kan denne reduksjonen gjøres av pasienten selv på poliklinisk basis (uten sykehusinnleggelse), ved å ta en enkelt dose av en antiarytmisk oralt ved symptomdebut ( pille-i-lommen-tilnærming ).
Elektrisk reduksjon ( defibrillering ) gjøres under kort generell anestesi , ved å levere et kort elektrisk støt til pasientens bryst. Det bør ikke være noen overdose av digitalis som muligens er foreskrevet under realiseringen av sjokket.
Opprettholde sinusrytme
Etter reduksjon utføres det på resept av antiarytmiske medikamenter via oral vei (eksempler på molekyler som kan brukes: amiodaron , dronedaron , propafenon , disopyramid , sotalol ( betablokker med en membranstabiliserende effekt - ASM), flekainid og kinidin ). Gjentakelsesgraden er imidlertid fortsatt høy.
Resept på antiarytmisk medisinering er ikke obligatorisk hvis det er et første angrep, med rask oppløsning, med riktig toleranse og fravær av underliggende hjertesykdom.
Vekttap (hos overvektige) kan redusere risikoen for tilbakefall vesentlig. Likeledes hjelper fysisk trening med å stabilisere rytmen.
Pulskontroll
Når forsøk på reduksjon har vært mislykket, eller det er en kontraindikasjon for reduksjon, vil hjertefrekvensen bli redusert for å unngå forstyrrende symptomer og dårlig toleranse. Bare å bremse arytmi ville være mer effektivt, når det gjelder sykehusopphold og dødelighet, enn å prøve å regulere rytmen eller forhindre at den rytmiske lidelsen gjentar seg. På samme måte, i tilfelle hjertesvikt , synes en aggressiv holdning med sikte på å redusere fibrillering og opprettholde sinusrytme ved hjelp av medikamenter ikke å være overlegen når det gjelder sykelighet og dødelighet og evolusjon over tid med hensyn til holdningsinnhold for å bremse og kontrollere pulsen.
Legemidler som betablokkere , bradykardiale kalsiumkanalblokkere ( diltiazem og verapamil ), så vel som digoksin - og i mindre grad amiodaron , på grunn av dets mange langsiktige bivirkninger - kan brukes.
Målet er å holde hvilepulsen under 80 slag i minuttet, men mindre streng kontroll (hvilefrekvens mindre enn 110 / min) virker like effektiv.
I tilfelle svikt er det mulig å oppnå en "frakobling" mellom atriene og hjertekamrene ved hjelp av en radiofrekvensteknikk som vil ødelegge hans bunt . Denne metoden krever plassering av en permanent pacemaker .
Forebygging av trombedannelse i atriet
Når antikoagulasjonsbehandlingen startes som en del av forebygging av cerebrale tromboemboliske ulykker, er det ikke nødvendig å organisere et relé med heparin ( ufraksjonert heparin ), i motsetning til behandling av venøs tromboembolisk sykdom ( flebitt eller lungeemboli ).
Som en generell regel fortsettes antikoagulantbehandling i minst 1 måned etter reduksjon og stoppes deretter hvis arytmi har løst seg og det er stor sannsynlighet for at den ikke vil gjenta seg.
Hvis arytmi vedvarer, eller hvis vedlikehold av sinusrytme virker usikker (paroksysmal atrieflimmer), bør vedlikehold av antikoagulasjon diskuteres i henhold til estimert risiko for tromboembolisk komplikasjon . I 2001 ble CHADS2- poengsummen opprettet for dette formålet , initialer for "hjerteinsuffisiens" (hjertesvikt), "hypertensjon", "alder" (over 75 år), "diabetes" og "hjerneslag" (historie med vaskulær ulykke). -cerebral). Tilstedeværelsen av hvert element teller som ett poeng, bortsett fra det siste (nevrologisk ulykke), og teller som to punkter (forklarer “2” i navnet på poengsummen). Denne poengsummen er korrelert med risikoen for trombotiske komplikasjoner. Denne poengsummen ble fullført i 2010, kalt CHA2DS2-VASc , inkludert andre kriterier: kvinnelig kjønn, tilstedeværelsen av vaskulær sykdom og en mellomalder (mellom 65-75 år). I praksis indikerer en score på 1 eller 0 en lav score og fraværet av behovet for antikoagulantbehandling. I tilfelle en signifikant mitralventil sykdom ( mitral stenose eller mitral insuffisiens ) er den trombotiske risikoen høy, uavhengig av CHADS2- poengsum og antikoagulasjonsbehandling er indikert. Risikoen varierer også avhengig av type fibrillering: det er viktigere hvis sistnevnte er permanent eller vedvarende enn om den bare er paroksysmal. På samme måte er det ikke klart om risikoen øker utover en terskel ("atrieflimmerbelastning") eller om denne økningen i risiko er kontinuerlig med arytmiens varighet.
I noen tilfeller ser det ut til at risikoen for antikoagulantbehandling er større enn forventet fordel. det er da foretrukket å bruke blodplater : hovedsakelig aspirin . Det sistnevnte molekylet har vist en viss effekt for å forhindre emboliske ulykker, men i vesentlig mindre grad enn antikoagulantbehandling. Tilsetningen av klopidogrel reduserer karrisikoen betydelig, men øker risikoen for blødning.
Den ximelagatran , en inhibitor for trombin , vil være minst like effektiv som vitamin K, men utviklingen ble stanset på grunn av lever bivirkninger. Et annet molekyl av samme type, dabigatran , virker lovende med en effektivitet som minst kan sammenlignes med antivitaminer K og en lavere risiko for blødning. Andre molekyler fra klassen av faktor Xa-hemmere som rivaroxaban og apixaban har tilsvarende resultater. Disse stoffene har fordelen av ikke å kreve regelmessig overvåking av INR ved gjentatte blodprøver. Ulempene deres er fraværet av en motgift (men de utvikles) i tilfelle blødning (men den korte halveringstiden til molekylene som i prinsippet vurderes begrenser denne risikoen), samt deres ikke-ubetydelige kostnad.
Et av hovedproblemene med denne typen behandling, uansett hva det er, er den empiriske estimeringen av blødningsrisikoen. Det kan bli hjulpet ved å beregne en HAS-BLED-score basert på flere kriterier: ukontrollert arteriell hypertensjon (1), nyre (1) eller leversvikt (1), hjerneslaghistorie (1), blødningshistorie (1), ustabil INR (1), alder over 65 år, narkotika (1) eller alkohol (1) forbruk. Denne poengsummen er 9. Det er et akronym for “ Hypertensjon, unormal nyre- eller leverfunksjon, hjerneslag, blødning, labile INR, eldre, stoffer eller alkohol ” . Det skal imidlertid bemerkes at visse hemorragiske risikokriterier er de samme som for risikoen for embolisk ulykke. En høy HAS-BLED- score kontraindiserer ikke resepten til AVK, alt avhenger av risikobetalingsbalansen. Pasienter med høy HAS-BLED- score bør overvåkes nærmere hvis de blir behandlet.
Et alternativ, i tilfelle kontraindikasjon mot antikoagulantia, er lukkingen av venstre auricle , en liten lomme i blindveien til venstre atrium der tromber ofte dannes . Denne teknikken utføres ved transeptal kateterisering (passering inn i venstre atrium ved kryssing av interatrialt septum), under fluoroskopi og kontroll ved transesofageal ultralyd hos en pasient under generell anestesi. Det fører til installasjon av en enhet som gjør det mulig å okkludere auricleen. Det gir resultater som tilsvarer antivitaminer K.
Behandling av årsaken
Hvis en årsak er fastslått, er behandling av sistnevnte, når det er mulig, ofte den enkleste måten å permanent behandle arytmi: behandling av hypertyreose , ventilkirurgi, etc.
Ablative teknikker
De fleste atrieflimmer stammer fra aktiviseringsfokus som ligger på nivået av lungevenene i venstre atrium: den elektriske isolasjonen av lungevenene ved endokavitær vei (radiofrekvensabasjon) gjør det mulig å redusere risikoen veldig av gjentakelse sammenlignet med konvensjonell antiarytmisk behandling og har vært praktisert siden slutten av 1990-tallet . Dette er imidlertid en lang og kompleks teknikk (som krever at et spesielt kateter føres inn i venstre atrium ved å passere gjennom interatrialt septum: transseptal kateterisering), med risiko for litt flere komplikasjoner. Med 5% med hovedsakelig innsnevring av lungeårene og komprimerende perikardiale effusjoner ( tamponade ). Den emboliske risikoen forblir kontroversiell etter prosedyren, og det anbefales generelt at antikoagulantia fortsetter i noen måneder. Til slutt er gjentakelsen av arytmi en hyppig mulighet, selv på lang sikt, noe som kan føre til en ny intervensjon. Det er derfor ikke mulig, under disse forholdene, å snakke om "helbredelse" .
Disse teknikkene brukes for øyeblikket hovedsakelig i tilfelle tilbakevendende atrieflimmer som tolereres dårlig til tross for optimal antiarytmisk behandling. De kan imidlertid bli diskutert som et første-linje alternativ i visse tilfeller (paroksysmal AC / AF i sunt hjerte, særlig i idretts fag, eller rytmisk kardiomyopati). Dens bruk ved hjertesvikt ser ut til å være mer interessant for pasientens komfort.
Merknader og referanser
- http://www.sfcardio.fr/seignement/cardiologues-en-formation/documents-de-travail/cardiologie/ s. 168
- " Visste du Atrieflimmer (AF) er en ny epidemi av det nye årtusenet?" » , Om praktisk kardiologi ,19. september 2019(åpnet 14. oktober 2020 )
- " Atrieflimmer: århundrets epidemi? » , Om praktisk kardiologi ,28. mars 2017(åpnet 14. oktober 2020 )
- Henri Kulbertus og Patrizio Lancellotti , “ Atrieflimmer: en epidemi i tredje alder? » , On Revue Médicale de Liège ,2014( ISSN 0370-629X , åpnet 14. oktober 2020 )
- J.-M. Davy og F. Roubille , “ Atrieflimmer i 2010: en økende vekt på kardiovaskulær sykelighet og dødelighet ” , på Annales de Cardiologie et d'Angéiologie ,desember 2010( DOI 10.1016 / S0003-3928 (10) 70002-0 , åpnet 14. oktober 2020 ) , S4 - S13
- Cushny AR, Edmunds CW, Paroksysmal uregelmessighet i hjertet og aurikulær fibrillasjon , I: Bulloch W, red. Studier i patologi. Aberdeen, Skottland: University of Aberdeen, 1906: 95-110
- Einthoven W. Telekardiogrammet. Arch Int Physiol 1906; 4: 132-164
- Lewis T, Auricular flimmer: en vanlig klinisk tilstand , BMJ 1909; 2: 1528-1528
- Kirchof P, Benussi S et al. "ESC 2016-retningslinjer for håndtering av atrieflimmer utviklet i samarbeid med EACTS". Eur Heart J. 2016. doi: 10.1093 / eurheartj / ehw210. Kommende.
- (i) Furberg CD, Psaty BM, Manolio TA, Gardin JM, Smith VE Rautaharju PM Utbredelse av atrieflimmer hos eldre individer (den Cardiovascular Health Study) , Am J Cardiol 1994; 74: 236-241
- (en) Miyasaka Y, Barnes ME, Gersh BJ et al. Sekulære trender i forekomst av atrieflimmer i Olmsted County, Minnesota, 1980 til 2000, og implikasjoner for anslagene for fremtidig prevalens , Circulation, 2006; 114: 119-125
- (en) Chugh SS Havmoeller R, K Narayana et al. Verdensomspennende epidemiologi av atrieflimmer: en global studiens sirkulasjonsbyrde 2010 . 2014; 129: 837–847
- Larsson SC, Drca N, Wolk A, Alkoholforbruk og risiko for atrieflimmer: En prospektiv studie og dose-respons metaanalyse , J Am Coll Cardiol, 2014; 64: 281-289
- Kunal Pradip Verma og Michael Wong , " atrieflimmer, " Australian Journal of General Practice , vol. 48, n o 10oktober 2019, s. 694-699 ( ISSN 2208-7958 , PMID 31569325 , DOI 10.31128 / AJGP-12-18-4787 , lest online , åpnet 14. november 2020 )
- (en) Cheng S, Keyes MJ, Larson MG , et al. “ Langsiktige utfall hos individer med forlenget PR-intervall eller første grads atrioventrikulær blokk ” JAMA , 2009; 301: 2571–7
- (in) Fox CS, Parise H, D'Agostino RB Sr et al. " Foreldres atrieflimmer som en risikofaktor for atrieflimmer hos avkom " JAMA . 2004; 291: 2851-2855.
- (en) Hodgson-Zingman DM, Karst ML, Zingman LV et al. Atriell natriuretisk peptid rammeskiftmutasjon i familiær atrieflimmer , N Engl J Med, 2008; 359: 158-165
- Olson TM, Michels VV, Ballew JD et al. Natriumkanalmutasjoner og følsomhet for hjertesvikt og atrieflimmer , JAMA, 2005; 293: 447-454.
- Sinner MF, Pfeufer A, Akyol M et al. Den ikke-synonyme kodende IKr-kanalvarianten KCNH2-K897T er assosiert med atrieflimmer: resultater fra en systematisk kandidatgenbasert analyse av KCNH2 (HERG) , Eur Heart J, 2008; 29: 907–914
- Gudbjartsson DF, Helgason H, Gudjonsson SA et al. Storskala helgenomsekvensering av den islandske befolkningen , Nat Genet, 2015; 47: 435–444
- Gudbjartsson DF, Arnar DO, Helgadottir A et al. Varianter som gir risiko for atrieflimmer på kromosom 4q25 , Nature, 2007; 448: 353–357
- (en) Kaab S, Darbar D, van NC et al. Storskala replikasjon og metaanalyse av varianter på kromosom 4q25 assosiert med atrieflimmer , Eur Heart J, 2009; 30: 813–19
- Zhu W, Yuan P, Shen Y, Wan R, Hong K, Røykeforening med risiko for atrieflimmer: en metaanalyse av potensielle studier , Int J Cardiol, 2016; 218: 259–66
- (in) Molina L, Mont L, J Marrugat, Berruezo A, Brugada J, J Bruguera, Rebato C Elosua R. " Langsiktig utholdenhetsidrettspraksis Øker forekomsten av ensom atrieflimmer hos menn: en oppfølgingsstudie » Europace . 2008 mai; 10 (5): 618-23
- (in) Mozaffarian D, Furberg CD, Psaty BM, Siscovick D. [ Fysisk aktivitet og forekomst av atrieflimmer hos eldre voksne: den kardiovaskulære helsestudien. ], Sirkulasjon. 2008 19. august; 118 (8): 800-7
- (no) Ragozzino W, Snyder J, Nayak. [ Selvkardioversjon av paroksysmal ensom atrieflimmer med trening ], N Engl J Med, 2002; 347,25: 2085
- (no) Heuzey JY, Copy X, Henry P et al. [ Mekanismer for atrieflimmer. ], Presse Med. 1996 6. april; 25 (12): 590-4. Anmeldelse
- (en) Mant J, Fitzmaurice DA, Hobbs FDR, og als. Nøyaktighet ved diagnostisering av atrieflimmer på elektrokardiogram av primærpleieutøvere og tolkningsdiagnostisk programvare: analyse av data fra screening for atrieflimmer hos eldre (SAFE) -studie, BMJ, 2007; 335: 380-2
- (in) Wolf PA, Abbott RD, Kannel WB. Atrieflimmer som en uavhengig risikofaktor for hjerneslag: Framingham-studien , Stroke, 1991; 22: 983-988
- januar CT, Wann LS, Alpert JS et al. 2014 AHA / ACC / HRS-retningslinje for behandling av pasienter med atrieflimmer: En rapport fra American College of Cardiology / American Heart Association Task Force on Practice Guidelines and the Heart Rhythm Society , JACC, 2014; 64: e1 - e76
- Ganesan AN, Chew DP, Hartshorne T et al. Virkningen av atrieflimmertype på risikoen for tromboembolisme, dødelighet og blødning: en systematisk gjennomgang og metaanalyse , Eur Heart J, 2016; 37: 1591-1602
- Hindricks G, Potpara T, Dagres N et al. ESC-retningslinjer for diagnose og behandling av atrieflimmer 2020 utviklet i samarbeid med European Association for Cardio-Thoracic Surgery (EACTS): Task Force for diagnose og håndtering av atrieflimmer av European Society of Cardiology (ESC) utviklet med spesielt bidrag fra European Heart Rhythm Association (EHRA) fra ESC , Europ Heart J, 2021; 42: 373–498
- Januar CT, Wann LS, Calkins H et al. AHA / ACC / HRS-fokusert oppdatering for 2014 av AHA / ACC / HRS-retningslinjen for behandling av pasienter med atrieflimmer: En rapport fra American College of Cardiology / American Heart Association Task Force om retningslinjer for klinisk praksis og Heart Rhythm Society i Samarbeid med Society of Thoracic Surgeons , Circulation, 2019; 140: e125 - e151
- Martínez-González MA, Toledo E, Arós F et al. Ekstra jomfruoljeforbruk reduserer risikoen for atrieflimmer: PREDIMED (Prevención con Dieta Mediterránea) Trial , Circulation, 2014; 130: 18-26
- Retningslinjer for håndtering av atrieflimmer: Task Force for Management of Atrial Fibrillation of the European Society of Cardiology (ESC) , Eur Heart J, 2010; 31: 2369-2429
- Frick M, Frykman V, Jensen-Urstad M et al. Faktorer som forutsier suksessrate og tilbakefall av atrieflimmer etter første elektriske kardioversjon hos pasienter med vedvarende atrieflimmer , Clin Cardiol, 2001; 24: 238-244
- Paolo Alboni, MD, Giovanni L. Botto, MD et al. Poliklinisk behandling av nylig atriell fibrillering med "Pill-in-the-pocket" -tilnærmingen , N Engl J Med 2004; 351: 2384-2391.
- Hohnloser SH, Crijns HJ, van Eickels M et al. ATHENA Investigators, Effect of dronedaron on cardiovascular events in atrial fibrillation , N Engl J Med, 2009; 360: 668-78
- Pathak RK, Middeldorp ME, Meredith M et al. Langsiktig effekt av målrettet vektkontroll i en atrieflimmerkohorte: En langsiktig oppfølgingsstudie (LEGACY) , J Am Coll Cardiol; 2015; 65: 2159-2169
- Malmo V, Nes BM, Amundsen BH, Tjonna AE, Stoylen A, Rossvoll O, Wisloff U, Loennechen JP, Aerobic intervalltrening reduserer belastningen på atrieflimmer på kort sikt: en randomisert studie , Circulation, 2016; 133: 466 –473
- (in) AFFIRM-etterforskerne, En sammenligning av hastighetskontroll og rytmekontroll hos pasienter med atrieflimmer , N Engl J Med 2002; 34: 1825–1833
- (in) Roy D, Talajic M, Nattel S et al. [358: 2667-2677 Rytmekontroll versus hastighetskontroll for atrieflimmer og hjertesvikt ], N Eng J Med, 2008; 358: 2667-2677
- Van Gelder IC, Groenveld HF, Crijns HJ et al. Lett versus streng hastighetskontroll hos pasienter med atrieflimmer , N Engl J Med, 201; 362: 1363–1373
- Wigle P, Hein B, Bloomfield HE, Tubb M, Doherty M. Oppdaterte retningslinjer for poliklinisk antikoagulasjon , Am Fam Physician, 15. april 2013; 87 (8): 556-66. PubMed .
- Gage BF, Waterman AD, Shannon W, Boechler M, Rich MW, Radford MJ, Validering av kliniske klassifikasjonsordninger for å forutsi hjerneslag: resultater fra National Registry of Atrial Fibrillation , JAMA, 2001; 285: 2864-2870
- (in) Lip GY, Nieuwlaat R Pisters R, Lane DA, Crijns HJ, " Raffinering av klinisk risikostratifisering for å forutsi hjerneslag og tromboembolisme ved atrieflimmer ved hjelp av en ny risikofaktorbasert tilnærming: Euro Heart-undersøkelsen er atrieflimmer " Bryst . 2010; 137: 263-272
- (i) Steinberg BA, Hellkamp AS Lokhnygina Y et al. “ Høyere risiko for død og hjerneslag hos pasienter med vedvarende vs. paroksysmal atrieflimmer: Resultatene fra ROCKET-AF Trial " Eur Hjerte J . 2015; 36: 288-296
- (en) Vanassche T Lauw MN, Eikelboom JW et al. " Risiko for iskemisk slag selon mønster av atrieflimmer: analyse av 6563 aspirin-pasienter i AKTIV-A og averroes" Eur Hjerte J . 2015; 36: 281-288.
- Chen LY, Chung MK, Allen LA et al. Atrieflimmerbelastning: Å bevege seg utover atrieflimmer som en binær enhet: En vitenskapelig uttalelse fra American Heart Association , Circulation, 2018; 137: e623-e644
- (en) Hart RG, Pearce LA, Aguilar MI, Metaanalyse: Antitrombotisk terapi for å forhindre hjerneslag hos pasienter som har ikke-valvær atrieflimmer , Ann Int Med, 2007: 146: 857-867
- (in) ACTIVE Investigators, Effect of clopidogrel added to aspirin in pasienter med atrieflimmer , N Engl J Med 2009; 360: 2066-2078
- (en) Connolly SJ, Ezekowitz MD, Yusuf S et al. Dabigatran versus warfarin hos pasienter med atrieflimmer , N Eng J Med, 2009; 361: 1139-1151
- Mahaffey KW, Fox KAA, Rivaroxaban Oral direkte faktor Xa-hemming en gang daglig Sammenlignet med vitamin K-antagonisme for forebygging av hjerneslag og embolismeprøve ved atrieflimmer
- Granger BC, Alexander JH, McMurray J JV et al. for ARISTOTLE-komiteer og etterforskere, Apixaban versus Warfarin hos pasienter med atrieflimmer , N Engl J Med, 2011 (10.1056 / NEJMoa1107039)
- (in) Pisters R, Lane DA, Nieuwlaat R to your CB, Crijns HJ, Lip GY, " A roman user-friendly score (HAS-BLED) to for Assessment 1 års risiko for større blødninger hos pasienter med atrieflimmer: Euro Heart Survey » Bryst . 2010; 138: 1093-1100
- (in) Stoddard MF Dawkins PR, Prince CR Ammash NM " Venstre atriell appendage tromber er ikke uvanlig hos pasienter med akutt atrieflimmer og nylig emboliske hendelser: en transesofageal ekkokardiografisk studie " J Am Coll Cardiol 1995; 25: 452-459
- (en) Reddy VY, Doshi SK, H Sievert et al. " Lukking av perkutan venstre atriell vedlegg for hjerneslagprofylakse hos pasienter med atrieflimmer: 2.3-års oppfølging av PROTECT AF (Watchman Left Atrial Appendage System for Embolic Protection in Pasients With Atrial Fibrillation) " -sirkulasjon . 2013; 127: 720-729
- (en) Haissaguerre M, Jais P, Shah DC et als. Spontan initiering av atrieflimmer ved ektopisk slag med opprinnelse i lungevene , N Engl J Med, 1998; 339: 659-66
- (en) Pappone C, Augello G, S Sala et al. “ En randomisert studie av perifer lungeablasjon mot antiarytmisk medisinering ved paroksysmal atrieflimmer: APAF-studien ” J Am Coll Cardiol . 2006; 48: 2340-7
- (in) Cappato R, Calkins H, Chen SA et al. Verdensomspennende undersøkelse om metodene, effekten og sikkerheten ved kateterablasjon for menneskelig atrieflimmer , Circulation, 2005; 111: 1100-5
- (en) Calkins H, Brugada J, Packer DL, Cappato R, Chen S, Crijns HJ, et al. HRS / EHRA / ECAS Ekspertuttalelse om kateter og kirurgisk ablasjon av atrieflimmer: anbefalinger for personell, policy, prosedyrer og oppfølging. En rapport fra Heart Rhythm Society (HRS) Task Force om kateter og kirurgisk ablasjon av atrieflimmer , Heart Rhythm, 2007; 4: 816-61
- (in) Calkins H, ytterligere innsikt i det tekniske og utfallet av "kurativ" kateterablasjon av atrieflimmer , arytmi Electrophysiol Circ 2008; 1: 238-239
- (en) Natale A, Raviele A, Arentz T et al. Venice Chart internasjonale konsensusdokument om atrieflimmerablasjon , J Cardiovasc Electrophysiol, 2007; 18: 560-80
- (en) Khan MN, Jaïs P, Cummings J et al. Lungeveneisolasjon for atrieflimmer hos pasienter med hjertesvikt , New Eng J Med, 2008; 359: 1778-1785