Cushings syndrom
Cushings syndrom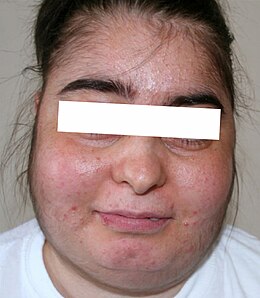 Ansiktet til en person som utviklet Cushings syndrom etter tre måneders behandling med flutikason
Ansiktet til en person som utviklet Cushings syndrom etter tre måneders behandling med flutikason
| Spesialitet | Endokrinologi |
|---|
| CISP - 2 | T99 |
|---|---|
| ICD - 10 | E24 |
| CIM - 9 | 255,0 |
| Sykdommer DB | 000410 |
| MedlinePlus | 000410 |
| medisin | 117365 |
| medisin | artikkel / 117365 |
| MeSH | D003480 |
| Legemiddel | Mitotan ( in ) og aminoglutethimide ( in ) |
| UK pasient | Cushings-syndrom |
Den Cushings syndrom er en sykdom endokrine presist definert som "kronisk hyperkortisolisme" (overdreven eksponering for glukokortikoider produsert unormalt høyt beløp av pasienten). Består av et sett av symptomer på grunn av et overskudd av sekresjon av en Cortico-binyre- hormon , kortisol , av binyrene , det ble først beskrevet i 1932 av det amerikanske nevrokirurg Harvey Cushing . Oftest er denne tilstanden forårsaket av binyrebarkens adenomer .
Den Cushings sykdom , er patologi terminologi strengt forbundet med en kjent opprinnelse "høy", vanligvis hypofyse (adenom utskillende corticotropes av ACTH ), er en form av Cushings syndrom, årsakene kan være flere (adrenal adenomer, ektopisk kilder av ACTH, medikament opprinnelse på grunn av overdreven kortikosteroidinntak ).
Den mest synlige manifestasjonen hos mennesker er utseendet på kronisk fedme i øvre del av kroppen, et oppblåst utseende i ansiktet, hudmanifestasjoner og hirsutisme , samt forskjellige psykologiske lidelser. Det er en patologi som også er vanlig hos hunder og hestefamilier (der Cushings syndrom hos hest vil ramme 15 til 21% av individer over femten år, og opptil 25% av dem over tjue.).
Diagnostisk
Klinisk diagnose
Diagnosen Cushings syndrom er relativt vanskelig å stille, så den kan bli forsinket i årevis. Faktisk er symptomene som tyder på denne lidelsen ikke spesifikke.
Det kan manifestere seg med en såkalt “cushingoid” silhuett:
- ansiktet sies å være "lunar", hovent og rødt;
- stygge lipidformasjoner betegnet med begrepet bison pukkel (på engelsk : buffalo neck ) blir løyvet på nivået av nakken, nakken. Vi vil snakke om fedme eller faciotruncular lipodystrofi. I motsetning til denne lokaliserte fedmen er det muskelsvinn i bena og armene.
Andre mindre åpenbare symptomer kan også henvise til legen:
- arteriell hypertensjon med høy diastolisk verdi;
- hyppig og uberettiget blåmerker ;
- tynning og hårtap;
- tynn og skjør hud med store, lilla strekkmerker (forskjellig fra graviditet);
- kviser;
- appetitt stimulert;
- søvnproblemer;
- nervøs utmattelse, kronisk stress, visse psykologiske lidelser ( f.eks: typisk depressiv episode, manisk episode, aggressivitet, etc. );
- muskelsvinn (såkalt “avføring” -tegn: hukende pasient reiser seg med vanskeligheter uten støtte);
- lidelser i menstruasjonssyklusen hos kvinner;
- hirsutisme eller aktivert hårvekst.
Biologi
Basert på disse symptomene er laboratorietester nødvendige og kan vise unormalt høye nivåer av urinfri kortisol i løpet av 24 timer, med forstyrrelse av den nycthemerale rytmen , og generelt et veldig lavt nivå av ACTH. Det er da et spørsmål om "primær hyperkortisisme "). Diagnosen Cushings syndrom vil også stilles etter en ineffektiv deksametasonbremsetest .
Det er bevist hyperkortisolisme hvis serumkortisolnivået er forhøyet med en forstyrrelse av den sirkadiske syklusen :
- Kortisolnivåer er normalt mellom 50 og 150 μg · l -1 om morgenen klokka 8 og faller gradvis til rundt 20 μg · l -1 ved midnatt. Det må være assosiert med en økning i urinfritt kortisol (CLU) over 24 timer (dette er den beste refleksjonen av sekresjonen over en dag).
En viktig diagnostisk parameter er fraværet av bremsning, det vil si et fall i serum og fri kortisol i urinen, etter en testdose på 1 mg av deksametason ( "dex"), et kraftig syntetisk kortikosteroid, ved midnatt med måling av cortisolemia hos Klokka 8 neste dag. Normalt faller kortisol etter et slikt inntak, noe som ikke er tilfelle når hypersekresjon eksisterer. Når denne førstelinjevurderingen er utført, må hypersekresjonen bekreftes ved en standard bremsetest ( 2 mg dex per dag i to dager), med måling av nivået av urinfri kortisol og kortisol klokka 8 dagen etter. den siste ta.
Etiologi
Primær hyperkortisisme
Dette bildet tilsvarer oftest til en Cortico-binyre adenom og sjeldnere, til en adrenal feokromocytom sekresjon kortisol.
Sekundær hyperkortisme
Det er også Cushings syndromer med høyt kortisol og ekstremt høyt ACTH (20 til 30% av tilfellene av Cushings syndromer) som tilsvarer et bilde av "sekundær hyperkortisisme", oftest på grunn av kortikotrofe hypofyseadenomer (60% av tilfellene av Cushings syndrom). tilfelle av Cushings syndrom), det vil si å skille ut ACTH: det er da mer spesielt "Cushings sykdom".
De andre tilfellene av Cushings syndrom skyldes ektopiske sekreter (utenfor det normale stedet) av ACTH (20 til 30% av tilfellene) av godartede bronkiale karsinoide svulster (60% av ektopiske tilfeller), ondartede til små bronkiale svulstceller (10-20 % av ektopiske sekreter), bukspyttkjerteltumorer (10%), feokromocytomer (3-5%) og andre.
Tertiær hyperkortisme
Sjelden kan det være "tertiær hyperkortisme" preget av høye kortisolnivåer på grunn av hypersekresjon av ACTH og forårsaket av hypersekresjon av CRH . Dette tilfellet, som oftest på grunn av et hypothalamus adenom, kan også skyldes en svulst med ektopisk sekresjon av CRH.
Iatrogen hyperkortisisme
Cushings syndrom kan også ha legemiddelopprinnelse ved å ta kortikosteroider i for store mengder, enten oralt eller gjennom huden. Den biologiske diagnosen er vanskelig, det er hovedsakelig ved å stille spørsmål ved at vi ser etter en medikamentell årsak.
Glukokortikoider å mistenke for hyperkortisolemi er kortison , hydrokortison , prednisolon eller metylprednisolon , men de forårsaker ikke alltid Cushings syndrom. På den annen side endrer ikke deksametason og betametason blodnivået til kortisol .
Patofysiologi
Patofysiologien til Cushings syndrom er knyttet til overflødig kortisol, noe som resulterer i:
- overdreven nedbrytning av visse proteiner
- en glukoneogenese økte
- en ubalanse i fordelingen av fett
- motstand mot stress, spesielt på immunnivå, med en økning i nivået av hvite blodlegemer (polynukleære nøytrofiler) i blodet og forstyrrelser i blodkoagulasjon .
Hvis kortisolkonsentrasjonen når et enda høyere nivå, kan andre symptomer oppstå:
- i musklene: reduksjon i muskelvolum
- i karene: økt skjørhet i karveggene (blåmerker, hyppige blåmerker)
- i beinene: osteoporose
- i huden: tynning og utseende av strekkmerker og hyperpigmentering
- diabetes ( glukoseintoleranse )
- høyt blodtrykk og lave kaliumnivåer
Sekundære konsekvenser og komplikasjoner
Etter en kort fase med styrking av immunforsvaret ender Cushings syndrom omvendt på å øke sårbarheten for infeksjoner (+21 til 51% hos syke pasienter). I møte med visse virus (som Covid-19 ), hos en pasient som lider av Cushings syndrom, kan feberrespons ikke vises i begynnelsen av infeksjonen - på grunn av kronisk betennelse og dårlig "en degradert immunrespons - mens andre symptomer som f.eks. dyspné kan oppstå på grunn av hjertesvikt og / eller svakhet i luftveismuskulaturen. Hos disse pasientene vil hoste, dysgeusi , anosmi og diaré være mer pålitelige symptomer på Covid-19.
Cushings syndrom forverrer også visse kardiovaskulære risikofaktorer, via økt risiko for tromboembolisme og økt følsomhet for alvorlige infeksjoner (to viktige dødsårsaker i befolkningen generelt ).
Behandling
Kirurgi
Den mest effektive behandlingen er kirurgi. Avhengig av kilden til deregulering, praktiserer vi:
- fjerning av en hypofysetumor gjennom nesen gjennom neseboret eller gjennom et snitt under overleppen. Operasjonen, under narkose, varer i omtrent en time og etterlater ikke et arr. Kirurgi kan imidlertid mislykkes hvis svulsten er for liten til å bli funnet eller for stor til å bli fjernet helt.
- fjerning av bronkiesvulster. Denne løsningen er ikke alltid mulig, da disse svulstene ofte er ekstremt vanskelige å diagnostisere og lokalisere på bildebehandling.
- ensidig ablasjon av den syke binyrene ved videokirurgi. Operasjonen utføres under generell anestesi og etterlater bare et lite arr. En foreløpig syntetisk kortisonovergang følger til kompenserende hypertrofi av gjenværende binyrene. Ved kreftsvulst øker sjansene for utvinning hvis den er liten, uten metastase og diagnostiseres raskt, fordi denne typen svulster er veldig aggressiv. Hvis svulsten er godartet, er helbredelse øyeblikkelig og uten risiko for tilbakefall.
Andre intensjon
Hvis kirurgi ikke er mulig, eller hvis det er risiko for tilbakefall, reduseres kortisolsekresjonen med medisiner ( ketokonazol og op'DDD eller Mitotane). Bivirkningen deres kan være binyreinsuffisiens , og noen medisiner kan føre til diabetes hvis du tar for mye salt og / eller sukker.
Strålebehandling brukes til hypofysesvulster når kirurgi har mislyktes eller ikke er mulig. Øktene er daglig over en periode på 4 til 6 uker. Risikoen for pasienten er å bli definitivt hypofysesvikt og derfor binyrebarkinsuffisiens.
Hvis ingen behandling har vært mulig eller effektiv, fjernes binyrene bilateralt for å stoppe kortisolsekresjonen. Pasienten blir permanent binyreinsuffisiens, noe som krever hormonell tilskudd.
I tilfelle medikamenthyperkortisisme, bør indikasjonen for resept av kortikosteroider vurderes nøye. Nedgangen må være gradvis for å unngå forekomst av binyrebarkinsuffisiens.
Gravide kvinner
Symptomer på Cushings syndrom som hypertensjon eller diabetes bør behandles, og kirurgisk behandling gis etter fødsel. Det er ingen konsekvenser for fosteret, bortsett fra i sjeldne tilfeller der syndromet induserer androgen hypersekresjon hvis fosteret er kvinne.
Behandlingseffekter
Symptomer på Cushings syndrom forsvinner i løpet av få måneder etter at hypersekresjonen av kortisol er stoppet. Arr etter strekkmerker og ryggkompresjon forårsaket av osteoporose kan være igjen.
Epidemiologi
Utbredelse
Bortsett fra iatrogen Cushings syndrom (dvs. utløst av medisiner), er Cushings syndrom en sjelden sykdom. Forekomsten er av størrelsesorden ett nytt tilfelle per million innbyggere per år.
Fordeling av saker
Cushings syndrom kan påvirke enhver befolkning i verden. Hvis kvinner er de individene som ofte blir rammet av Cushings sykdom, forsvinner denne overvekt over menn av andre årsaker til Cushings syndrom.
Utvikling
Dødelighet
Dødeligheten er dobbelt så stor som befolkningen for ubehandlede former. Det går tilbake til normalt for skjemaene som reagerer på behandlingen.
Komplikasjoner
Amenoré tidlig, frigiditet , dyspareuni , seksuell impotens , hodepine , irritabilitet , alopecia , soppspiker , stopper veksten hos barn , noen ganger er alle symptomer forbundet med syndromet ikke i seg selv komplikasjoner.
På den annen side innebærer osteoporose en risiko for spontane beinbrudd og fall som kan være dødelige, spesielt hos eldre.
Den væskeansamling forbundet med diabetes ( polyuri , polydipsi , Polyfagi ) og blodtrykket , forårsaker for kardiovaskulære komplikasjoner som fører til hjertesvikt , eller ved emboli eller ved myokarditt smittsomme.
Komplikasjonen av depresjon , enten den er indusert av hypotalamus-hypofysen eller endogen dysfunksjon ( kronisk alkoholisme , anorexia nervosa , manisk hyperaktivitet ), er selvmord .
Prognose
Venstre ubehandlet, Cushings syndrom er dødelig over en periode på to til ti år.
Suksessen med behandlingen avhenger av etiologien. Når årsaken er et godartet adenom i binyrene , er kirurgisk fjerning vanligvis veldig gunstig. Når årsaken er en kreftsvulst , avhenger forløpet av arten av denne kreften. Det er vanligvis, men ikke alltid, mørkt hvis det er en ondartet svulst i binyrebarken . Når det gjelder paraneoplastisk syndrom, jo tidligere kreft oppdages, desto gunstigere er prognosen.
Merknader og referanser
- O. Celik , M. Niyazoglu , H. Soylu og P. Kadioglu , “ Iatrogenic Cushings syndrom med inhalerte steroider pluss antidepressiva. ”, Tverrfaglig respiratorisk medisin , vol. 7, n o 1,29. august 2012, s. 26 ( PMID 22958272 , PMCID 3436715 , DOI 10.1186 / 2049-6958-7-26 )
- (in) Psaras T., M. Milian, Hattermann V., T. Freiman, Gallwitz B., J. Honegger "Demografiske faktorer og tilstedeværelsen av komorbiditeter fremmer ikke tidlig påvisning av Cushings sykdom og akromegali" Eksperimentell og klinisk endokrinologi & Diabetes , vol. 119, 2011, s. 21-25.
- (no) Federica Guaraldi, Roberto Salvatori, “ Cushing Syndrome: Maybe not so rare of an endocrine disease ” , The Journal of the American Board of Family Medicine , vol. 25, n o to 3. januar 2012, s. 199-208 ( ISSN 1557-2625 og 1558-7118 , PMID 22403201 , DOI 10,3122 / jabfm.2012.02.110227 , lese på nettet , tilgjengelig 1 st september 2012 )
- S. Simon og CA Meier, “ Diagnose av Cushings syndrom ”, Rev. med. Sveitsisk , n o 666,14. februar 2001( ISSN 1660-9379 , lese på nettet , tilgjengelig 1 st september 2012 )
- (en) G. Arnaldi, A. Angeli, AB Atkinson, X. Bertagna, F. Cavagnini, GP Chrousos, GA Fava, JW Findling, RC Gaillard, AB Grossman, B. Kola, A. Lacroix, T. Mancini, F. Mantero, J. Newell-Price, LK Nieman, N. Sonino, ML Vance, A. Giustina, M. Boscaro, " Diagnose og komplikasjoner av Cushings syndrom: en konsensusuttalelse " , Journal of Clinical Endocrinology and Metabolism , vol. 88, n o 1212. januar 2003, s. 5593-5602 ( ISSN 0021-972X og 1945-7197 , PMID 14671138 , DOI 10,1210 / jc.2003-030871 , lese på nettet , tilgjengelig 1 st september 2012 )
- (i) Tempark T., V. Phatarakijnirund, Chatproedprai S. Watcharasindhu S. Supornsilchai V., S. Wananukul " Exogenous Cushings syndrom på grunn av aktuell kortikosteroidapp: caserapport og litteraturgjennomgang" Endokrin flygning. 38, 2010 s. 328-334.
- (in) Prague JK, May S. Whitelaw BC "Cushings syndrom" British Medical Journal vol. 346, 2013, f945. DOI : 10.1136 / bmj.f945
- (i) Derek W. Cain og John A. Cidlowski , " Immunregulering av glukokortikoider " , Nature Reviews Immunology , vol. 17, n o 4,april 2017, s. 233–247 ( DOI 10.1038 / nri.2017.1 , lest online , åpnet 10. juni 2020 )
- (i) Valeria Hasenmajer Emilia Sbardella Francesca Sciarra og Marianna Minnetti , " The Immune System i Cushing syndrom " , Trender i endokrinologi og metabolisme ,Mai 2020, S1043276020300813 ( DOI 10.1016 / j.tem.2020.04.004 , lest online , åpnet 10. juni 2020 )
- (en) Rosario Pivonello , Andrea M Isidori , Maria Cristina De Martino og John Newell-Price , “ Komplikasjoner av Cushings syndrom: toppmoderne ” , The Lancet Diabetes & Endocrinology , vol. 4, n o 7,juli 2016, s. 611-629 ( DOI 10.1016 / S2213-8587 (16) 00086-3 , lest online , åpnet 10. juni 2020 )
- (i) Rosario Pivonello , Rosario Ferrigno , Andrea M Isidori og Beverly MK Biller , " Covid-19 og Cushings syndrom: anbefalinger for en spesiell populasjon med endogent glukokortikoid overskudd " , The Lancet diabetes og Endocrinology ,juni 2020, S2213858720302151 ( DOI 10.1016 / S2213-8587 (20) 30215-1 , lest online , åpnet 10. juni 2020 )
- (i) Clayton RN, Raskauskiene D. Reulen RC, Jones PW "dødelighet og sykelighet i Cushings sykdom over 50 år i Stoke-on-Trent, Storbritannia: revisjon og meta-analyse av litteratur" J Clin Endocrinol Metab uren. 96, 2011, s. 632-642.
- “ Cushings syndrom. "I Hospital Monitor , nr 188, Newsmed, Defense , 1 st august 2006.
Se også
Relaterte artikler
Eksterne linker
Bibliografi
- P. Faure, D. Monneret, M. Martinie & O. Chabre, “ The diagnostic challenge of Cushing's syndrome ”, Immuno-analysis & specialised biology , vol. 23, nr. 2, 2008, s. 63-70.